Appendisitt - Appendicitis
| Appendisitt | |
|---|---|
| Andre navn | Epityphlitis |
 | |
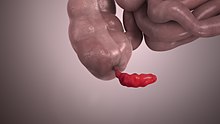
| Et sterkt betent og forstørret vedlegg, skåret på langs. | |
| Spesialitet | Generell kirurgi |
| Symptomer | Høyre nedre del av magen , oppkast , nedsatt appetitt |
| Komplikasjoner | Abdominal betennelse , sepsis |
| Diagnostisk metode | Basert på symptomer, medisinsk avbildning , blodprøver |
| Differensialdiagnose | Mesenterisk adenitt , cholecystit , psoas abscess , abdominal aortaaneurisme |
| Behandling | Kirurgisk fjerning av vedlegget , antibiotika |
| Frekvens | 11,6 millioner (2015) |
| Dødsfall | 50 100 (2015) |
Appendisitt er betennelse i vedlegget . Symptomer inkluderer vanligvis smerter i nedre del av magen , kvalme , oppkast og nedsatt appetitt . Imidlertid har omtrent 40% av menneskene ikke disse typiske symptomene. Alvorlige komplikasjoner av et ødelagt vedlegg inkluderer utbredt, smertefull betennelse i den indre foringen av bukveggen og sepsis .
Appendisitt er forårsaket av en blokkering av den hule delen av vedlegget. Dette skyldes oftest en forkalket "stein" laget av avføring . Betent lymfoid vev fra en virusinfeksjon, parasitter , gallestein eller svulster kan også forårsake blokkering. Denne blokkeringen fører til økt trykk i vedlegget, redusert blodgjennomstrømning til vevet i vedlegget og bakterievekst inne i vedlegget som forårsaker betennelse. Kombinasjonen av betennelse, redusert blodgjennomstrømning til vedlegget og oppblåsing av vedlegget forårsaker vevsskade og vevsdød. Hvis denne prosessen ikke blir behandlet, kan vedlegget sprekke og frigjøre bakterier i bukhulen, noe som fører til økte komplikasjoner.
Diagnosen blindtarmbetennelse er i stor grad basert på personens tegn og symptomer. I tilfeller der diagnosen er uklar, kan tett observasjon, medisinsk avbildning og laboratorietester være nyttig. De to vanligste bildediagnostikkene som brukes er ultralyd og computertomografi (CT -skanning). CT -skanning har vist seg å være mer nøyaktig enn ultralyd ved påvisning av akutt blindtarmbetennelse. Imidlertid kan ultralyd foretrekkes som den første bildetesten hos barn og gravide på grunn av risikoen forbundet med stråleeksponering fra CT -skanninger.
Standard behandling for akutt blindtarmbetennelse er kirurgisk fjerning av vedlegget . Dette kan gjøres ved et åpent snitt i magen ( laparotomi ) eller gjennom noen mindre snitt ved hjelp av kameraer ( laparoskopi ). Kirurgi reduserer risikoen for bivirkninger eller død forbundet med brudd på vedlegget. Antibiotika kan være like effektive i visse tilfeller av ikke-rupturert blindtarmbetennelse. Det er en av de vanligste og viktigste årsakene til alvorlige magesmerter som kommer på raskt . I 2015 oppstod omtrent 11,6 millioner tilfeller av blindtarmbetennelse som resulterte i omtrent 50 100 dødsfall. I USA er blindtarmbetennelse den vanligste årsaken til plutselige magesmerter som krever kirurgi. Hvert år i USA får mer enn 300 000 mennesker med blindtarmbetennelse blindtarmen fjernet kirurgisk. Reginald Fitz blir kreditert for å være den første personen som beskrev tilstanden i 1886.
Tegn og symptomer

Presentasjonen av akutt blindtarmbetennelse inkluderer magesmerter, kvalme, oppkast og feber. Etter hvert som vedlegget blir mer hovent og betent, begynner det å irritere den tilstøtende bukveggen. Dette fører til lokalisering av smerten til høyre nedre kvadrant . Denne klassiske migrasjonen av smerte kan ikke sees hos barn under tre år. Denne smerten kan fremkalles gjennom tegn og kan være alvorlig. Symptomer inkluderer lokaliserte funn i høyre iliacale fossa . Mageveggen blir veldig følsom for lett trykk ( palpasjon ). Det er sterke smerter ved plutselig frigjøring av dype spenninger i underlivet ( Blumberg -tegn ). Hvis vedlegget er retrocecal (lokalisert bak cecum ), kan selv dypt trykk i høyre nedre kvadrant mislykkes i å fremkalle ømhet (stille vedlegg). Dette er fordi cecum , oppblåst med gass, beskytter det betente blindtarmen mot trykk. Tilsvarende, hvis vedlegget ligger helt inne i bekkenet, er det vanligvis et totalt fravær av magestivhet. I slike tilfeller fremkaller en digital rektal undersøkelse ømhet i den rektovesiske posen. Hosting forårsaker ømhet i dette området ( McBurney's point ), historisk kalt Dunphys tegn .
Årsaker

Akutt blindtarmbetennelse ser ut til å være et resultat av en primær obstruksjon av vedlegget. Når denne hindringen inntreffer, blir vedlegget fylt med slim og svulmer. Denne fortsatte produksjonen av slim fører til økt trykk i lumen og vegger i vedlegget. Det økte trykket resulterer i trombose og okklusjon av de små karene, og stasis av lymfatisk strømning . På dette tidspunktet skjer spontan utvinning sjelden. Etter hvert som okklusjonen av blodårene utvikler seg, blir vedlegget iskemisk og deretter nekrotisk . Når bakterier begynner å lekke ut gjennom de døende veggene, dannes pus i og rundt vedlegget (suppuration). Resultatet er blindtarmsbrudd (et 'burst appendix') som forårsaker peritonitt , noe som kan føre til sepsis og til slutt død . Disse hendelsene er ansvarlige for de sakte utviklende magesmerter og andre ofte assosierte symptomer.
Den forårsakende midler innbefatter bezoars , fremmedlegemer, trauma , innvollsorm , lymfadenitt og, som oftest, forkalkede fekale forekomster som er kjent som appendicoliths eller fecaliths . Forekomsten av blokkerende fekalitter har tiltrukket seg oppmerksomhet siden deres tilstedeværelse hos mennesker med blindtarmbetennelse er høyere i utviklede enn i utviklingsland. I tillegg er en blindtarm fekalitt vanligvis forbundet med komplisert blindtarmbetennelse. Fekal stans og arrestasjon kan spille en rolle, som demonstrert av personer med akutt blindtarmbetennelse som har færre avføring per uke sammenlignet med friske kontrollpersoner.
Forekomsten av fekalitt i vedlegget ble antatt å skyldes et høyresidig fekalt oppbevaringsreservoar i tykktarmen og en forlenget transittid. Imidlertid ble det ikke observert en forlenget transittid i påfølgende studier. Divertikulær sykdom og adenomatøse polypper var historisk ukjent, og tykktarmskreft var ekstremt sjelden i lokalsamfunn der blindtarmbetennelse i seg selv var sjelden eller fraværende, for eksempel forskjellige afrikanske samfunn. Studier har implisert en overgang til et vestlig kosthold som er lavere i fiber i stigende hyppighet av blindtarmbetennelse, så vel som de andre nevnte tykktarmssykdommene i disse samfunnene. Og akutt blindtarmbetennelse har vist seg å forekomme før kreft i tykktarm og endetarm. Flere studier har vist at et lavt fiberinntak er involvert i patogenesen av blindtarmbetennelse. Dette lave inntaket av kostfiber er i samsvar med forekomsten av et høyresidig fekalt reservoar og det faktum at kostfiber reduserer transittiden.
Diagnose
Diagnosen er basert på en medisinsk historie (symptomer) og fysisk undersøkelse, som kan støttes av en forhøyelse av nøytrofile hvite blodlegemer og avbildningsstudier om nødvendig. Historier faller inn i to kategorier, typisk og atypisk.
Typisk blindtarmbetennelse inkluderer flere timer med generaliserte magesmerter som begynner i navlestrengen med tilhørende anoreksi , kvalme eller oppkast. Smerten "lokaliserer" seg deretter til høyre nedre kvadrant hvor ømheten øker i intensitet. Det er mulig smerten kan lokaliseres til venstre nedre kvadrant hos personer med situs inversus totalis . Kombinasjonen av smerte, anoreksi, leukocytose og feber er klassisk.
Atypiske historier mangler denne typiske progresjonen og kan inkludere smerter i høyre nedre kvadrant som et innledende symptom. Irritasjon av bukhinnen (innsiden av bukveggen) kan føre til økt smerte ved bevegelse eller rykninger, for eksempel å gå over fartsdumper . Atypiske historier krever ofte bildebehandling med ultralyd eller CT -skanning.
Klinisk
- Aure-Rozanovas tegn : Økt smerte ved palpasjon med fingeren i høyre Petit-trekant (kan være en positiv Shchetkin-Bloombergs).
- Bartomier-Michelsons tegn : Økt smerte ved palpasjon i høyre iliac-region ettersom personen som blir undersøkt ligger på venstre side sammenlignet med når de ligger på ryggen.
- Dunphys tegn : Økt smerte i høyre nedre kvadrant med hoste.
- Hamburgertegn : Pasienten nekter å spise ( anoreksi er 80% sensitiv for blindtarmbetennelse)
- Kochers (Kosher) tegn: Fra personens medisinske historie, starten på smerter i navlestrengen med et påfølgende skift til høyre iliac -region.
- Massouh -tegn : Utviklet i og populær i sørvest -England , utfører undersøkeren en fast swish med pekefingeren og langfingeren over magen fra xiphoid -prosessen til venstre og høyre iliacale fossa. Et positivt Massouh -tegn er en grimase av personen som blir undersøkt på en høyre side (og ikke venstre) fei.
- Obturatorsignal : Personen som evalueres ligger på ryggen med hoften og kneet begge bøyde i nitti grader. Sensor holder personens ankel med den ene hånden og kneet med den andre hånden. Undersøkeren roterer hoften ved å flytte personens ankel vekk fra kroppen, mens kneet bare kan bevege seg innover. En positiv test er smerter med indre rotasjon av hoften.
- Psoas-tegn , også kjent som "Obraztsovas tegn", er smerter i høyre nedre kvadrant som oppstår enten med passiv forlengelse av høyre hofte eller ved aktiv fleksjon av personens høyre hofte mens den ligger i ryggen. Smerten som fremkalles skyldes betennelse i bukhinnen som ligger over iliopsoas -musklene og betennelse i selve psoas -musklene. Å rette ut beinet forårsaker smerte fordi det strekker disse musklene, mens bøyning av hoften aktiverer iliopsoas og forårsaker smerte.
- Rovsings tegn : Smerter i nedre høyre bukvadrant med kontinuerlig dyp palpasjon som starter fra venstre iliacale fossa oppover (mot klokken langs tykktarmen). Tanken er at det vil være økt trykk rundt vedlegget ved å skyve tarminnhold og luft mot ileocaecal-ventilen og provosere høyresidige magesmerter.
- Sitkovskiy (Rosenstein) tegn : Økt smerte i høyre iliac -region når personen blir undersøkt, ligger på venstre side.
- Permanent tegn: Ved akutt blindtarmbetennelse kan palpasjon i venstre iliacale fossa gi smerter i høyre iliacafossa. Emil Samuel Perman 1856-1946 "Om indikasjonene for kirurgi ved blindtarmbetennelse og en redegjørelse for tilfeller av Sabbatsberg sykehus i Hygiea 1904
Blod- og urintest
Selv om det ikke er noen laboratorietest som er spesifikk for blindtarmbetennelse, gjøres et fullstendig blodtall (CBC) for å se etter tegn på infeksjon. Selv om 70–90 prosent av personer med blindtarmbetennelse kan ha et forhøyet antall hvite blodlegemer (WBC), er det mange andre tilstander i mage og bekken som kan føre til at WBC -tallet blir forhøyet. På grunn av sin lave sensitivitet og spesifisitet, i seg selv, blir WBC ikke sett på som en god indikator på blindtarmbetennelse.
En urinalyse viser vanligvis ikke infeksjon, men det er viktig for å bestemme graviditetsstatus, spesielt muligheten for ektopisk graviditet hos kvinner i fertil alder. Urinalysen er også viktig for å utelukke en urinveisinfeksjon som årsak til magesmerter. Tilstedeværelsen av mer enn 20 WBC per felt med høy effekt i urinen er mer antydende for urinveisforstyrrelse.
Imaging
Hos barn er den kliniske undersøkelsen viktig for å avgjøre hvilke barn med magesmerter som bør få øyeblikkelig kirurgisk konsultasjon og hvilke som skal få diagnostisk bildediagnostikk. På grunn av helserisikoen ved å utsette barn for stråling, er ultralyd det foretrukne førstevalget, med CT-skanning som en legitim oppfølging hvis ultralydet er avgjørende. CT -skanning er mer nøyaktig enn ultralyd for diagnostisering av blindtarmbetennelse hos voksne og ungdom. CT -skanning har en sensitivitet på 94%, spesifisitet på 95%. Ultralydundersøkelse hadde en total sensitivitet på 86%, en spesifisitet på 81%.
Ultralyd
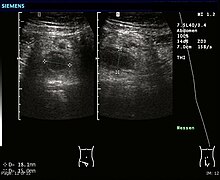
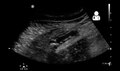
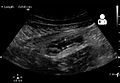
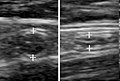
Abdominal ultralyd , helst med doppler sonografi , er nyttig for å oppdage blindtarmbetennelse, spesielt hos barn. Ultralyd kan vise gratis væskesamling i høyre iliacale fossa, sammen med et synlig vedlegg med økt blodgjennomstrømning ved bruk av fargedoppler, og ikke-komprimerbarhet av vedlegget, ettersom det i hovedsak er en avmuret abscess. Andre sekundære sonografiske tegn på akutt blindtarmbetennelse inkluderer tilstedeværelsen av ekkogent mesenterisk fett rundt blindtarmen og den akustiske skyggen av en blindtarm. I noen tilfeller (ca. 5%) avslører ultralyd av iliacale fossa ingen abnormiteter til tross for tilstedeværelse av blindtarmbetennelse. Dette falsk-negative funnet gjelder spesielt tidlig blindtarmbetennelse før vedlegget har blitt betydelig utvidet. Falske negative funn er også mer vanlige hos voksne der større mengder fett og tarmgass gjør visualisering av vedlegget teknisk vanskelig. Til tross for disse begrensningene kan sonografisk avbildning med erfarne hender ofte skille mellom blindtarmbetennelse og andre sykdommer med lignende symptomer. Noen av disse tilstandene inkluderer betennelse i lymfeknuter nær vedlegget eller smerter som stammer fra andre bekkenorganer som eggstokkene eller egglederne. Ultralyd kan enten utføres av radiologisk avdeling eller av legevakten.
Ultralyd som viser blindtarmbetennelse og en blindtarmsbetennelse
Computertomografi

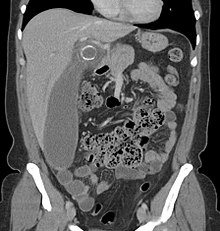
Der det er lett tilgjengelig, har computertomografi (CT) blitt hyppig brukt, spesielt hos personer hvis diagnose ikke er åpenbar ved historie og fysisk undersøkelse. Selv om det er identifisert noen bekymringer for tolkning, fant en Cochrane -anmeldelse fra 2019 at sensitivitet og spesifisitet for CT for diagnostisering av akutt blindtarmbetennelse hos voksne var høy. Bekymringer for stråling har en tendens til å begrense bruk av CT hos gravide og barn, spesielt med den stadig mer utbredte bruken av MR.
Den nøyaktige diagnosen blindtarmbetennelse er flertrinnet, med størrelsen på vedlegget som har den sterkeste positive prediktive verdien , mens indirekte trekk enten kan øke eller redusere følsomhet og spesifisitet. En størrelse på over 6 mm er både 95% sensitiv og spesifikk for blindtarmbetennelse.
Fordi vedlegget kan fylles med fekalt materiale, noe som forårsaker intraluminal distensjon, har dette kriteriet vist begrenset nytteverdi i nyere metaanalyser. Dette er i motsetning til ultralyd, der veggen i vedlegget lettere kan skilles fra intraluminale avføring. I slike scenarier kan tilleggsfunksjoner som økt veggforbedring sammenlignet med tilstøtende tarm og betennelse i det omkringliggende fettet, eller fettstrenging, støtte diagnosen. Deres fravær utelukker imidlertid ikke det. I alvorlige tilfeller med perforering kan en tilstøtende flegmon eller abscess sees. Tett væskelagring i bekkenet kan også resultere i forbindelse med enten pus eller enterisk søl . Når pasientene er tynne eller yngre, kan det relative fraværet av fett gjøre vedlegget og fettstrengen rundt det vanskelig å se.
Magnetisk resonansavbildning
Bruk av magnetisk resonansavbildning (MRI) har blitt stadig mer vanlig for diagnostisering av blindtarmbetennelse hos barn og gravide pasienter på grunn av stråledosen som, selv om den er nesten ubetydelig, hos friske voksne, kan være skadelig for barn eller babyen som utvikler seg. Under graviditet er det mer nyttig i andre og tredje trimester, spesielt ettersom den forstørrende livmoren forskyver vedlegget, noe som gjør det vanskelig å finne ved ultralyd. Periappendiceal stranding som reflekteres på CT ved fettstrenging på MR, fremstår som et økt væskesignal på T2 -vektede sekvenser. Graviditet i første trimester er vanligvis ikke kandidater for MR, ettersom fosteret fortsatt gjennomgår organogenese, og det er foreløpig ingen langsiktige studier av potensielle risikoer eller bivirkninger.
Røntgen
Generelt er vanlig abdominal radiografi (PAR) ikke nyttig for å stille diagnosen blindtarmbetennelse og bør ikke rutinemessig innhentes fra en person som vurderes for blindtarmbetennelse. Vanlige magefilmer kan være nyttige for påvisning av ureteral calculi , tynntarmobstruksjon eller perforert sår , men disse tilstandene forveksles sjelden med blindtarmbetennelse. En ugjennomsiktig fekalitt kan identifiseres i høyre nedre kvadrant hos færre enn 5% av mennesker som vurderes for blindtarmbetennelse. Et bariumklyster har vist seg å være et dårlig diagnostisk verktøy for blindtarmbetennelse. Selv om vedlegg for å fylle under et bariumklyster har vært assosiert med blindtarmbetennelse, fylles opptil 20% av normale vedlegg ikke.
Scoringssystemer
Flere skåringssystemer er utviklet for å prøve å identifisere mennesker som sannsynligvis vil ha blindtarmbetennelse. Ytelsen til score som Alvarado -poengsummen og Pediatric Appendicitis Score er imidlertid variabel.
Alvarado -poengsummen er det mest kjente scoringssystemet. En score under 5 antyder mot en diagnose av blindtarmbetennelse, mens en poengsum på 7 eller mer er prediktiv for akutt blindtarmbetennelse. Hos en person med en tvetydig poengsum på 5 eller 6, kan en CT -skanning eller ultralydundersøkelse brukes til å redusere frekvensen av negativ appendektomi.
| Migrerende høyre iliac fossa smerte | 1 poeng |
| Anoreksi | 1 poeng |
| Kvalme og oppkast | 1 poeng |
| Høyre iliac fossa ømhet | 2 poeng |
| Rebound abdominal ømhet | 1 poeng |
| Feber | 1 poeng |
| Høyt antall hvite blodlegemer ( leukocytose ) | 2 poeng |
| Skift til venstre (segmenterte nøytrofiler ) | 1 poeng |
| Total poengsum | 10 poeng |
|---|
Patologi
Selv for klinisk bestemt blindtarmbetennelse er rutinemessig histopatologisk undersøkelse av appendektomiprøver av verdi for å identifisere uventede patologier som krever ytterligere postoperativ behandling. Spesielt er kreft i vedlegg tilfeldigvis funnet i omtrent 1% av appendektomi -prøvene.
Patologisk diagnose av blindtarmbetennelse kan gjøres ved å påvise et nøytrofilt infiltrat av muscularis propria .
Periappendisitt, betennelse i vev rundt vedlegget, finnes ofte i forbindelse med annen magepatologi.
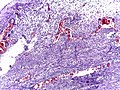
Mikrograf av blindtarmsbetennelse og periappendisitt. H & E flekk .
Mikrograf av blindtarmbetennelse som viser nøytrofile i muscularis propria. H & E flekk .
| Mønster | Grov patologi | Lysmikroskopi | Bilde | Klinisk signifikans |
|---|---|---|---|---|
| Akutt intraluminal betennelse | Ingen synlige |
|

|
Sannsynligvis ingen |
| Akutt slimhinnebetennelse | Ingen synlige |
|
Kan være sekundær til enteritt . | |
| Suppurativ akutt blindtarmbetennelse | Kan være upassende.
|
|

|
Kan antas å være hovedårsaken til symptomer |
| Gangrenøs/nekrotiserende blindtarmbetennelse |
|
|

|
Vil perforere hvis den ikke behandles |
| Periappendisitt | Kan være upassende.
|
|

|
Hvis den er isolert, sannsynligvis sekundær til annen sykdom |
| Eosinofil blindtarmbetennelse | Ingen synlige |
|
Muligens parasittisk eller eosinofil enteritt. |
Differensialdiagnose
Barn: Gastroenteritt , mesenterisk adenitt , Meckels divertikulitt , intussusception , Henoch-Schönlein purpura , lobar lungebetennelse , urinveisinfeksjon (magesmerter i fravær av andre symptomer kan forekomme hos barn med UTI), nystartet Crohns sykdom eller ulcerøs kolitt , pankreatitt , og magetraumer fra overgrep mot barn ; distalt tarmobstruksjonssyndrom hos barn med cystisk fibrose; tyflitt hos barn med leukemi.
Kvinner: En graviditetstest er viktig for alle kvinner i fertil alder siden en ektopisk graviditet kan ha tegn og symptomer som ligner på appendisitt. Andre obstetriske/ gynekologiske årsaker til lignende magesmerter hos kvinner inkluderer bekkenbetennelsessykdom , ovarial torsjon , menarche , dysmenoré, endometriose og Mittelschmerz (et egg som passerer i eggstokkene omtrent to uker før menstruasjon).
Menn: testikkel torsjon
Voksne: nystartet Crohns sykdom , ulcerøs kolitt , regional enteritt, kolecystitt , nyrekolikk , perforert magesår , pankreatitt , hematom av rektuskappe og epiploisk appendagitt .
Eldre: divertikulitt , tarmobstruksjon, tykktarmskreft , mesenterisk iskemi , lekkende aortaaneurisme .
Begrepet "pseudoappendisitt "brukes for å beskrive en tilstand som etterligner blindtarmbetennelse. Den kan være assosiert med Yersinia enterocolitica .
Ledelse
Akutt blindtarmbetennelse håndteres vanligvis ved kirurgi . Selv om antibiotika er trygge og effektive for behandling av ukomplisert blindtarmbetennelse, hadde 26% av menneskene et tilbakefall innen et år og krevde en eventuell blindtarmsoperasjon. Antibiotika er mindre effektive hvis en blindtarm er tilstede. Kirurgi er standard behandlingstilnærming for akutt blindtarmbetennelse, men Cochrane -gjennomgangen fra 2011 som sammenligner appendektomi med antibiotikabehandlinger har ikke blitt oppdatert og er trukket tilbake. Kostnadseffektiviteten ved kirurgi kontra antibiotika er uklar.
Det anbefales å bruke antibiotika for å forhindre potensielle postoperative komplikasjoner ved nødappendektomi -prosedyrer, og antibiotika er effektive når de gis til en person før, under eller etter operasjonen.
Smerte
Smertestillende medisiner (for eksempel morfin ) ser ikke ut til å påvirke nøyaktigheten av den kliniske diagnosen blindtarmbetennelse, og bør derfor gis tidlig i pasientens omsorg. Historisk sett var det bekymring blant noen generelle kirurger for at smertestillende midler ville påvirke den kliniske undersøkelsen hos barn, og noen anbefalte at de ikke ble gitt før kirurgen var i stand til å undersøke personen.
Kirurgi
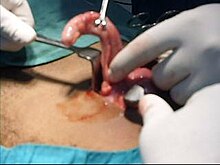
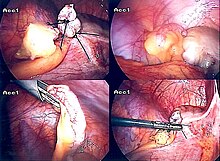
Den kirurgiske prosedyren for fjerning av vedlegget kalles en appendektomi . Appendektomi kan utføres gjennom åpen eller laparoskopisk kirurgi. Laparoskopisk appendektomi har flere fordeler fremfor åpen appendektomi som et inngrep for akutt blindtarmbetennelse.
Åpen blindtarmsoperasjon
I over et århundre var laparotomi (åpen appendektomi) standardbehandling for akutt blindtarmbetennelse. Denne prosedyren består i å fjerne det infiserte blindtarmen gjennom et enkelt stort snitt i nedre høyre område av magen. Snittet i en laparotomi er vanligvis 51 cm til 76 mm langt.
Under en åpen blindtarmsoperasjon settes personen med mistenkt blindtarmbetennelse under generell anestesi for å holde musklene helt avslappet og for å holde personen bevisstløs. Snittet er to til tre tommer (76 mm) langt, og det er laget i høyre nedre del av magen, flere centimeter over hoftebenet . Når snittet åpner bukhulen og vedlegget er identifisert, fjerner kirurgen det infiserte vevet og kutter vedlegget fra det omkringliggende vevet. Etter nøye og nøye inspeksjon av det infiserte området, og sikre at det ikke er tegn på at omkringliggende vev er skadet eller infisert. Ved komplisert blindtarmbetennelse som håndteres ved en nødappendektomi, kan magedrenering (et midlertidig rør fra magen til utsiden for å unngå dannelse av abscess) settes inn, men dette kan øke sykehusoppholdet. Kirurgen begynner å lukke snittet. Dette betyr å sy musklene og bruke kirurgiske stifter eller sting for å lukke huden opp. For å forhindre infeksjoner, er snittet dekket med et sterilt bandasje eller kirurgisk lim.
Laparoskopisk blindtarmsoperasjon
Laparoskopisk appendektomi ble introdusert i 1983 og har blitt en stadig mer utbredt inngrep for akutt blindtarmbetennelse. Denne kirurgiske prosedyren består i å lage tre til fire snitt i magen, hver på 6,4 til 12,7 mm (0,25 til 0,5 tommer). Denne typen appendektomi utføres ved å sette inn et spesielt kirurgisk verktøy kalt et laparoskop i et av snittene. Laparoskopet er koblet til en monitor utenfor personens kropp, og det er designet for å hjelpe kirurgen med å inspisere det infiserte området i magen. De to andre snittene er laget for spesifikk fjerning av vedlegget ved bruk av kirurgiske instrumenter . Laparoskopisk kirurgi krever generell anestesi , og det kan vare opptil to timer. Laparoskopisk appendektomi har flere fordeler i forhold til åpen appendektomi, inkludert en kortere postoperativ utvinning, mindre postoperativ smerte og lavere overfladisk infeksjon på kirurgisk sted. Imidlertid er forekomsten av en intraabdominal abscess nesten tre ganger mer utbredt ved laparoskopisk appendektomi enn åpen appendektomi.
Pre-operasjon
Behandlingen begynner med å holde personen som skal opereres fra å spise eller drikke i en gitt periode, vanligvis over natten. Et intravenøst drypp brukes til å hydrere personen som skal opereres. Antibiotika gitt intravenøst, for eksempel cefuroksim og metronidazol, kan gis tidlig for å drepe bakterier og dermed redusere spredningen av infeksjon i magen og postoperative komplikasjoner i magen eller såret. Tvetydige tilfeller kan bli vanskeligere å vurdere med antibiotikabehandling og dra nytte av serieundersøkelser. Hvis magen er tom (ingen mat de siste seks timene), brukes vanligvis generell anestesi. Ellers kan spinalbedøvelse brukes.
Når beslutningen om å utføre en appendektomi er tatt, tar forberedelsesprosedyren omtrent en til to timer. I mellomtiden vil kirurgen forklare operasjonsprosedyren og presentere risikoen som må tas i betraktning når du utfører en appendektomi. (Ved alle operasjoner er det risiko som må evalueres før prosedyrene utføres.) Risikoen er forskjellig avhengig av tilstanden i vedlegget. Hvis vedlegget ikke har gått i stykker, er komplikasjonsraten bare omtrent 3%, men hvis vedlegget har gått i stykker, stiger komplikasjonsraten til nesten 59%. De vanligste komplikasjonene som kan oppstå er lungebetennelse, brokk i snittet, tromboflebitt , blødning og vedheft . Bevis indikerer at en forsinkelse i å få operasjon etter innleggelse ikke gir noen målbar forskjell i utfall for personen med blindtarmbetennelse.
Kirurgen vil forklare hvor lang tid gjenopprettingsprosessen skal ta. Magehår fjernes vanligvis for å unngå komplikasjoner som kan oppstå angående snittet.
I de fleste tilfeller opplever pasienter som skal opereres kvalme eller oppkast som krever medisinering før operasjonen. Antibiotika, sammen med smertestillende medisiner, kan administreres før blindtarmen.
Etter operasjonen
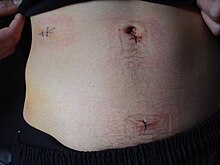
Sykehusoppholdstiden varierer vanligvis fra noen få timer til noen få dager, men kan ta noen uker hvis det oppstår komplikasjoner. Gjenopprettingsprosessen kan variere avhengig av alvorlighetsgraden av tilstanden: hvis vedlegget hadde sprukket eller ikke før operasjonen. Tilleggskirurgi utvinning er generelt mye raskere hvis vedlegget ikke briste. Det er viktig at personer som opereres respekterer legenes råd og begrenser fysisk aktivitet slik at vevet kan gro raskere. Gjenoppretting etter en blindtarmsoperasjon krever kanskje ikke diettendringer eller livsstilsendring.
Lengden på sykehusopphold for blindtarmbetennelse varierer av alvorlighetsgraden av tilstanden. En studie fra USA fant at gjennomsnittlig sykehusopphold i blindtarmbetennelse i 2010 var 1,8 dager. For opphold der personens vedlegg hadde sprukket, var gjennomsnittlig oppholdstid 5,2 dager.
Etter operasjonen vil pasienten bli overført til en postanestesiavdeling , slik at hans eller hennes vitale tegn kan overvåkes nøye for å oppdage anestesi- eller operasjonsrelaterte komplikasjoner. Smertestillende medisiner kan gis om nødvendig. Etter at pasientene er helt våkne, blir de flyttet til et sykehusrom for å komme seg. De fleste individer vil bli tilbudt klare væsker dagen etter operasjonen, og deretter gå videre til et vanlig kosthold når tarmen begynner å fungere riktig. Pasienter anbefales å sitte på sengekanten og gå korte avstander flere ganger om dagen. Flytting er obligatorisk, og smertestillende medisiner kan gis om nødvendig. Full utvinning fra blindtarmen tar omtrent fire til seks uker, men kan forlenges til opptil åtte uker hvis vedlegget hadde gått i stykker.
Prognose
De fleste med blindtarmbetennelse blir raske etter kirurgisk behandling, men komplikasjoner kan oppstå hvis behandlingen er forsinket eller hvis det oppstår peritonitt . Gjenopprettingstiden avhenger av alder, tilstand, komplikasjoner og andre omstendigheter, inkludert mengden alkoholforbruk, men er vanligvis mellom 10 og 28 dager. For små barn (rundt ti år) tar utvinningen tre uker.
Muligheten for peritonitt er årsaken til at akutt blindtarmbetennelse krever rask evaluering og behandling. Personer med mistanke om blindtarmbetennelse må kanskje gjennomgå en medisinsk evakuering . Appendektomier har noen ganger blitt utført i nødstilfeller (dvs. ikke på et skikkelig sykehus) når en rettidig medisinsk evakuering var umulig.
Typisk akutt blindtarmbetennelse reagerer raskt på appendektomi og vil av og til løse seg spontant. Hvis blindtarmbetennelse løser seg spontant, er det fortsatt kontroversielt om en valgfri intervallappendektomi bør utføres for å forhindre en tilbakevendende episode av blindtarmbetennelse. Atypisk blindtarmbetennelse (assosiert med suppurativ blindtarmbetennelse) er mer utfordrende å diagnostisere og er mer tilbøyelig til å bli komplisert selv om den opereres tidlig. I begge tilstander gir rask diagnose og appendektomi de beste resultatene med full restitusjon om to til fire uker vanligvis. Dødelighet og alvorlige komplikasjoner er uvanlige, men forekommer, spesielt hvis peritonitt vedvarer og er ubehandlet.
Det snakkes om en annen enhet som kalles appendikulær klump. Det skjer når vedlegget ikke fjernes tidlig under infeksjon, og omentum og tarm fester seg til det og danner en håndgripelig klump. I løpet av denne perioden er kirurgi risikabelt med mindre det er pusdannelse som er tydelig ved feber og toksisitet eller ved USG. Medisinsk behandling behandler tilstanden.
En uvanlig komplikasjon av en blindtarmsoperasjon er "stump appendisitt": betennelse oppstår i den resterende blindtarmen som er igjen etter en tidligere ufullstendig blindtarmsoperasjon. Stubbe blindtarmbetennelse kan forekomme måneder til år etter første appendektomi og kan identifiseres med avbildningsmodeller som ultralyd.
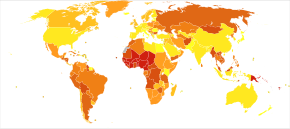
Epidemiologi

Appendisitt er vanligst mellom 5 og 40 år. I 2013 resulterte det i 72 000 dødsfall globalt, ned fra 88 000 i 1990.
I USA var det nesten 293 000 sykehusinnleggelser som involverte blindtarmbetennelse i 2010. Appendisitt er en av de hyppigste diagnosene for besøk på akuttmottak som resulterer i sykehusinnleggelse blant barn i alderen 5–17 år i USA.
Se også
Referanser
Eksterne linker
| Klassifisering | |
|---|---|
| Eksterne ressurser |
- Appendisitt på Curlie
- CT av magen som viser akutt blindtarmbetennelse
- Appendisitt, historie, diagnose og behandling av Surgeons Net Education
- Appendisitt: Akutt mage og kirurgisk gastroenterologi fra Merck Manual Professional (innhold sist endret september 2007)