Graves 'sykdom - Graves' disease
| Graves 'sykdom | |
|---|---|
| Andre navn | Giftig diffus struma, Flajani – Basedow – Graves sykdom |
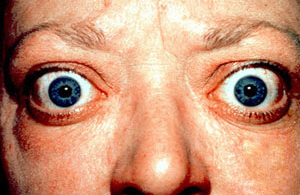 | |
| Det klassiske funnet av eksoftalmos og tilbaketrekking av lokk ved Graves sykdom | |
| Spesialitet | Endokrinologi |
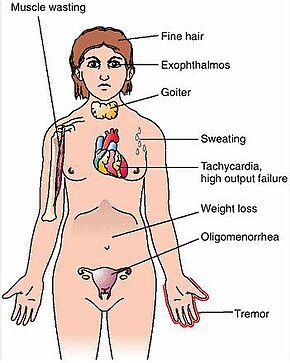
| Symptomer | Forstørret skjoldbruskkjertel , irritabilitet, muskelsvakhet, søvnproblemer, rask hjerterytme , vekttap, dårlig varmetoleranse |
| Komplikasjoner | Graves oftalmopati |
| Årsaker | Ukjent |
| Risikofaktorer | Familiehistorie, andre autoimmune sykdommer |
| Diagnostisk metode | Blodprøver, radiojod opptak |
| Behandling | Radiojodterapi , medisiner, skjoldbruskkjertelkirurgi |
| Frekvens | 0,5% (hanner), 3% (kvinner) |
Graves sykdom , også kjent som giftig diffus struma , er en autoimmun sykdom som påvirker skjoldbruskkjertelen . Det resulterer ofte i og er den vanligste årsaken til hypertyreose . Det resulterer også ofte i en forstørret skjoldbruskkjertel . Tegn og symptomer på hypertyreose kan omfatte irritabilitet, muskelsvakhet , søvnproblemer , rask hjerterytme , dårlig toleranse for varme, diaré og utilsiktet vekttap. Andre symptomer kan fortykning av huden på leggen, kjent som pretibial myxedema , og øye utbuling , er en tilstand forårsaket av Graves' oftalmopati . Omtrent 25 til 80% av mennesker med tilstanden utvikler øyeproblemer.
Den eksakte årsaken til sykdommen er uklar; Det antas imidlertid å involvere en kombinasjon av genetiske og miljømessige faktorer. En person er mer sannsynlig å bli påvirket hvis de har et familiemedlem med sykdommen. Hvis den ene tvillingen er berørt, er det 30% sjanse for at den andre tvillingen også får sykdommen. Sykdomsutbruddet kan utløses av fysisk eller følelsesmessig stress, infeksjon eller fødsel . De med andre autoimmune sykdommer som type 1 diabetes og revmatoid artritt er mer sannsynlig å bli påvirket. Røyking øker risikoen for sykdom og kan forverre øyeproblemer. Lidelsen skyldes et antistoff , kalt thyroid-stimulating immunoglobulin (TSI), som har en lignende effekt som thyroidstimulerende hormon (TSH). Disse TSI -antistoffene får skjoldbruskkjertelen til å produsere overflødige skjoldbruskhormoner . Diagnosen kan være mistenkt basert på symptomer og bekreftet med blodprøver og radiojodopptak . Vanligvis viser blodprøver en forhøyet T 3 og T 4 , lav TSH, økt radiojodopptak i alle områder av skjoldbruskkjertelen og TSI -antistoffer.
De tre behandlingsalternativene er radiojodterapi , medisiner og kirurgi i skjoldbruskkjertelen . Radiojodterapi innebærer å ta jod-131 gjennom munnen, som deretter konsentreres i skjoldbruskkjertelen og ødelegger det over uker til måneder. Den resulterende hypotyreose behandles med syntetiske skjoldbruskhormoner . Medisiner som betablokkere kan kontrollere noen av symptomene, og antithyroid medisiner som metimazol kan midlertidig hjelpe mennesker mens andre behandlinger virker. Kirurgi for å fjerne skjoldbruskkjertelen er et annet alternativ. Øyeproblemer kan kreve ytterligere behandlinger.
Graves sykdom vil utvikle seg hos omtrent 0,5% av mennene og 3% av kvinnene. Det forekommer omtrent 7,5 ganger oftere hos kvinner enn hos menn. Ofte starter det mellom 40 og 60 år, men kan begynne i alle aldre. Det er den vanligste årsaken til hypertyreose i USA (omtrent 50 til 80% av tilfellene). Tilstanden er oppkalt etter den irske kirurgen Robert Graves , som beskrev den i 1835. Det finnes også en rekke tidligere beskrivelser.
Tegn og symptomer
Tegnene og symptomene på Graves sykdom skyldes praktisk talt alle de direkte og indirekte effektene av hypertyreose, med hovedunntak som Graves oftalmopati , struma og pretibialt myxødem (som er forårsaket av sykdommens autoimmune prosesser). Symptomer på den resulterende hypertyreose er hovedsakelig søvnløshet , håndskjelv , hyperaktivitet , hårtap, overdreven svette , oligomenoré , kløe, varmeintoleranse, vekttap til tross for økt appetitt , diaré , hyppig avføring , hjertebank , periodisk delvis muskelsvakhet eller lammelse hos spesielt Asiatisk nedstigning og hudvarme og fuktighet. Ytterligere tegn som kan sees ved fysisk undersøkelse er oftest diffust forstørret (vanligvis symmetrisk), ikke -skjoldbruskkjertel, lokkforsinkelse , overdreven tåring på grunn av Graves oftalmopati, arytmier i hjertet, som sinustakykardi , atrieflimmer og for tidlig ventrikulær sammentrekninger og hypertensjon . Personer med hypertyreose kan oppleve atferds- og personlighetsendringer, inkludert psykose , mani , angst , uro og depresjon .
Årsaken
Den eksakte årsaken er uklar; Det antas imidlertid å involvere en kombinasjon av genetiske og miljømessige faktorer. Selv om det oppstår en teoretisk mekanisme der eksponering for alvorlige stressorer og høye nivåer av påfølgende nød som PTSD (posttraumatisk stresslidelse) kan øke risikoen for autoimmun sykdom og føre til en forverring av den autoimmune responsen som fører til Graves sykdom, mer robust kliniske data er nødvendige for en konkret konklusjon.
Genetikk
En genetisk disposisjon for Graves sykdom er sett, med noen mennesker mer utsatt for å utvikle TSH -reseptoraktiverende antistoffer på grunn av en genetisk årsak. Humant leukocyttantigen DR (spesielt DR3) ser ut til å spille en rolle. Til dags dato er det ikke funnet noen klar genetisk defekt som peker på en enkeltgenårsak .
Gener som antas å være involvert inkluderer blant annet tyroglobulin , tyrotropinreseptor , proteintyrosinfosfatase-ikke-reseptor type 22 og cytotoksisk T-lymfocyttassosiert antigen 4 .
Smittsom utløser
Siden Graves sykdom er en autoimmun sykdom som plutselig dukker opp, ofte senere i livet, kan en virus- eller bakteriell infeksjon utløse antistoffer som kryssreagerer med den menneskelige TSH-reseptoren, et fenomen kjent som antigenisk etterligning .
Bakterien Yersinia enterocolitica har strukturell likhet med den humane tyrotropinreseptoren og ble antatt å bidra til utviklingen av skjoldbrusk -autoimmunitet som oppstår av andre årsaker hos genetisk mottakelige individer. På 1990 -tallet ble det antydet at Y. enterocolitica kan være assosiert med Graves sykdom. Mer nylig har rollen for Y. enterocolitica vært omstridt.
Epstein - Barr -virus (EBV) er en annen potensiell utløser.
Mekanisme
Skjoldbruskstimulerende immunglobuliner gjenkjenner og binder seg til tyrotropinreseptoren (TSH-reseptoren) som stimulerer sekresjonen av tyroksin (T4) og triiodothyronine (T3). Tyroksinreseptorer i hypofysen aktiveres av overskuddshormonet, og undertrykker ytterligere frigjøring av TSH i en negativ tilbakekoblingssløyfe. Resultatet er svært høye nivåer av sirkulerende skjoldbruskhormoner og et lavt TSH -nivå.
Patofysiologi
Graves sykdom er en autoimmun lidelse, der kroppen produserer antistoffer som er spesifikke for et selvprotein : reseptoren for skjoldbruskstimulerende hormon. (Antistoffer mot tyroglobulin og skjoldbruskkjertelhormonene T3 og T4 kan også produseres.)
Disse antistoffene forårsaker hypertyreose fordi de binder seg til TSHr og stimulerer det kronisk . TSHr uttrykkes på skjoldbruskkjertelfollikulære celler i skjoldbruskkjertelen (cellene som produserer skjoldbruskkjertelhormon), og resultatet av kronisk stimulering er en unormalt høy produksjon av T3 og T4. Dette forårsaker igjen de kliniske symptomene på hypertyreose og forstørrelsen av skjoldbruskkjertelen som struma.
Den infiltrerende eksoftalmen som ofte oppstår har blitt forklart ved å postulere at skjoldbruskkjertelen og de ekstraokulære musklene deler et felles antigen som gjenkjennes av antistoffene. Antistoffer som binder seg til de ekstraokulære musklene vil forårsake hevelse bak øyeeplet.
"Appelsinskall" -huden er forklart av infiltrering av antistoffer under huden, noe som forårsaker en inflammatorisk reaksjon og påfølgende fibrøse plakk.
De tre typene autoantistoffer mot TSH -reseptoren som for tiden gjenkjennes er:
- Skjoldbruskstimulerende immunglobuliner: disse antistoffene (hovedsakelig IgG) fungerer som langtidsvirkende skjoldbruskstimulerende midler , og aktiverer cellene gjennom en langsommere og mer uttrukket prosess sammenlignet med TSH, noe som fører til en forhøyet produksjon av skjoldbruskhormon.
- Immunoglobuliner i skjoldbruskkjertelen: disse antistoffene binder seg direkte til TSH -reseptoren og har vært involvert i veksten av skjoldbruskkjertelen.
-
Thyrotrofinbindende hemmende immunglobuliner: disse antistoffene hemmer normal forening av TSH med sin reseptor.
- Noen oppfører seg faktisk som om TSH selv binder seg til reseptoren, og induserer dermed skjoldbruskfunksjon.
- Andre typer stimulerer kanskje ikke skjoldbruskkjertelen, men forhindrer at TSI og TSH bindes til og stimulerer reseptoren.
En annen effekt av hypertyreose er bentap fra osteoporose, forårsaket av økt utskillelse av kalsium og fosfor i urinen og avføringen. Effektene kan minimeres hvis hypertyreose behandles tidlig. Tyreotoksikose kan også øke kalsiumnivået i blodet med så mye som 25%. Dette kan forårsake magesmerter, overdreven vannlating og nedsatt nyrefunksjon.
Diagnose
Graves sykdom kan vise seg klinisk med ett eller flere av disse karakteristiske tegnene:
- Rask hjerterytme (80%)
- Diffus håndgripelig struma med hørbar bruit (70%)
- Rystelser (40%)
- Exophthalmos (fremspring av ett eller begge øyne), periorbital ødem (25%)
- Tretthet (70%), vekttap (60%) med økt appetitt hos unge mennesker og dårlig appetitt hos eldre, og andre symptomer på hypertyreose/ tyreotoksikose
- Varmeintoleranse (55%)
- Tremulousness (55%)
- Hjertebank (50%)
To tegn er virkelig "diagnostiske" av Graves 'sykdom (dvs. ikke sett ved andre hypertyreoid tilstander): exoftalmos og nonpitting ødem ( pretibial myxedema ). Struma er en forstørret skjoldbruskkjertel og er av diffus type (dvs. spredt gjennom kjertelen). Diffus struma kan sees med andre årsaker til hypertyreose, selv om Graves sykdom er den vanligste årsaken til diffus struma. En stor struma vil være synlig for det blotte øye, men en liten (mild forstørrelse av kjertelen) kan bare påvises ved fysisk undersøkelse. Noen ganger er struma ikke klinisk påviselig, men kan bare sees med computertomografi eller ultralydundersøkelse av skjoldbruskkjertelen.
Et annet tegn på Graves sykdom er hypertyreose; det vil si overproduksjon av skjoldbruskkjertelhormonene T3 og T4. Normale skjoldbruskkjertelenivåer sees også, og noen ganger også hypotyreose , noe som kan hjelpe til med å forårsake struma (selv om det ikke er årsaken til Graves sykdom). Hypertyreose ved Graves sykdom bekreftes, som med alle andre årsaker til hypertyreose, ved å måle forhøyede blodnivåer av fri (ubundet) T3 og T4.
Andre nyttige laboratoriemålinger ved Graves sykdom inkluderer skjoldbruskstimulerende hormon (TSH, vanligvis ikke påviselig ved Graves sykdom på grunn av negativ tilbakemelding fra forhøyet T3 og T4) og proteinbundet jod (forhøyet). Serologisk påvist thyroidstimulerende antistoffer, radioaktivt jodopptak (RAI) eller ultralyd av skjoldbruskkjertelen med Doppler kan alle uavhengig bekrefte diagnosen Graves sykdom.
Biopsi for å få histiologiske tester er normalt ikke nødvendig, men kan oppnås hvis tyroidektomi utføres.
Struma i Graves sykdom er ofte ikke nodulær, men skjoldbruskkjertelknuter er også vanlige. Å differensiere vanlige former for hypertyreose som Graves sykdom, enkelt skjoldbrusk adenom og giftig multinodulær struma er viktig for å finne riktig behandling. Den differensiering blant disse enhetene har avansert , som avbilding og biokjemiske tester har forbedret. Måling av TSH-reseptorantistoffer med h-TBII-analysen har vist seg å være effektiv og var den mest praktiske tilnærmingen som ble funnet i en studie.
Øyesykdom
Skjoldbrusk-assosiert oftalmopati (TAO), eller skjoldbrusk øyesykdom (TED), er den vanligste ekstratyreoidale manifestasjonen av Graves sykdom. Det er en form for idiopatisk lymfocytisk orbital betennelse, og selv om patogenesen ikke er fullstendig forstått, antas autoimmun aktivering av orbital fibroblaster , som i TAO uttrykker TSH -reseptoren , å spille en sentral rolle.
Hypertrofi av de ekstraokulære musklene, adipogenese og avsetning av ikke -sulfaterte glycoaminoglykaner og hyaluronat, forårsaker utvidelse av orbitalfett og muskelrom, som innenfor rammen av den benete banen kan føre til dysthyreoid optisk nevropati , økt intraokulært trykk , proptose, venøs overbelastning til kjemose og periorbitalt ødem, og progressiv ombygging av orbitale vegger. Andre særtrekk ved TAO inkluderer tilbaketrekking av lokk, restriktiv myopati, overlegen limbisk keratokonjunktivitt og eksponeringskeratopati .
Alvorlighetsgraden av øyesykdom kan klassifiseres etter mnemonic: "NO SPECS":
- Klasse 0: Ingen tegn eller symptomer
- Klasse 1: Bare tegn (begrenset til tilbaketrekking og stirring av øvre lokk, med eller uten lokkforsinkelse)
- Klasse 2: Bløtvevsengasjement ( ødem i konjunktiva og lokk, konjunktivalinjeksjon, etc.)
- Klasse 3: Proptose
- Klasse 4: Ekstraokulær muskelengasjement (vanligvis med diplopi )
- Klasse 5: Corneal involvering (hovedsakelig på grunn av lagoftalmos )
- Klasse 6: Synstap (på grunn av optisk nerveinnblanding)
Vanligvis følger den naturlige historien til TAO Rundles kurve, som beskriver en rask forverring i en innledende fase, opp til en topp med maksimal alvorlighetsgrad, og deretter forbedring til et statisk platå uten imidlertid å gå tilbake til en normal tilstand.
Ledelse
Behandling av Graves sykdom inkluderer antithyroid medisiner som reduserer produksjonen av skjoldbruskkjertelhormon; radiojod (radioaktivt jod I-131 ); og thyroidektomi (kirurgisk eksisjon av kjertelen). Siden det er farlig å operere på en ærlig hypertyreoid pasient, før thyroidektomi, gis pre -operativ behandling med antithyroid medisiner for å gjøre pasienten "euthyroid" (dvs. normothyroid). Hver av disse behandlingene har fordeler og ulemper. Ingen behandlingstilnærming anses som den beste for alle.
Behandling med antithyroid medisiner må gis i seks måneder til to år for å være effektiv. Selv da, når stoffet opphører, kan hypertyreoidatilstanden gjenta seg. Risikoen for tilbakefall er omtrent 40–50%, og livslang behandling med antithyroidmedisiner har noen bivirkninger som agranulocytose og leversykdom. Bivirkninger av antithyroid medisiner inkluderer en potensielt dødelig reduksjon i nivået av hvite blodlegemer. Terapi med radiojod er den vanligste behandlingen i USA, mens antithyroidmedisiner og/eller thyroidektomi brukes oftere i Europa, Japan og det meste av resten av verden.
β-blokkere (for eksempel propranolol ) kan brukes til å hemme symptomene på det sympatiske nervesystemet ved takykardi og kvalme inntil antithyroidbehandling begynner å tre i kraft. Rene β-blokkere hemmer ikke lokkets tilbaketrekking i øynene, som formidles av alfa-adrenerge reseptorer.
Antithyroid medisiner
De viktigste antithyroid -legemidlene er karbimazol (i Storbritannia), metimazol (i USA) og propylthiouracil /PTU. Disse stoffene blokkerer binding av jod og kobling av jodotyrosiner. Den farligste bivirkningen er agranulocytose (1/250, mer i PTU). Andre inkluderer granulocytopeni (doseavhengig, noe som forbedrer når legemidlet opphører) og aplastisk anemi . Pasienter på disse medisinene bør oppsøke lege hvis de får ondt i halsen eller feber. De vanligste bivirkningene er utslett og perifer nevritt. Disse stoffene krysser også morkaken og skilles ut i morsmelk. Lugols jod kan brukes til å blokkere hormonsyntese før operasjonen.
En randomisert kontrollstudie som testet enkeltdosebehandling for Graves 'funnet metimazol oppnådde euthyroid-tilstand mer effektivt etter 12 uker enn propylthyouracil (77,1% på methimazol 15 mg vs 19,4% i propylthiouracil 150 mg-gruppene).
Det ble ikke vist noen forskjell i utfallet for å legge tyroksin til antithyroidmedisinering og fortsette tyroxin versus placebo etter uttak av antithyroidmedisin. Imidlertid ble det funnet to markører som kan bidra til å forutsi risikoen for gjentakelse. Disse to markørene er et positivt TSHr- antistoff (TSHR-Ab) og røyking. En positiv TSHR-Ab ved slutten av antithyroid-legemiddelbehandling øker risikoen for tilbakefall til 90% ( sensitivitet 39%, spesifisitet 98%), en negativ TSHR-Ab på slutten av antithyroid-legemiddelbehandling er forbundet med en 78% sjanse for forblir i remisjon. Røyking viste seg å ha en effekt uavhengig av en positiv TSHR-Ab.
Radiojod
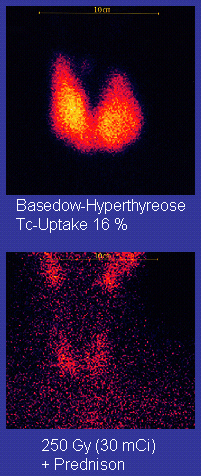
Radiojod (radioaktivt jod-131) ble utviklet på begynnelsen av 1940-tallet ved Mallinckrodt General Clinical Research Center . Denne metoden passer for de fleste pasienter, selv om noen foretrekker å bruke den hovedsakelig for eldre pasienter. Indikasjoner for radiojod er mislykket medisinsk behandling eller kirurgi og der medisinsk eller kirurgisk behandling er kontraindisert. Hypotyreose kan være en komplikasjon av denne behandlingen, men kan behandles med skjoldbruskhormoner hvis den vises. Begrunnelsen for radioaktivt jod er at det akkumuleres i skjoldbruskkjertelen og bestråler kjertelen med sin beta- og gammastråling, omtrent 90% av den totale strålingen som sendes ut av beta (elektron) partiklene. Den vanligste metoden for behandling av jod-131 er å administrere en spesifisert mengde i mikrokuryer per gram skjoldbruskkjertel basert på palpasjon eller radiodiagnostisk avbildning av kjertelen over 24 timer. Pasienter som får behandlingen må overvåkes regelmessig med skjoldbruskkjertelblodprøver for å sikre at de blir behandlet med skjoldbruskkjertelhormon før de blir symptomatisk hypothyroid.
Kontraindikasjoner mot RAI er graviditet (absolutt), oftalmopati (relativ, det kan forverre skjoldbrusk øyesykdom) eller ensomme knuter .
Ulemper med denne behandlingen er en høy forekomst av hypothyroidisme (opptil 80%) som krever eventuell tilskudd av skjoldbruskkjertelhormon i form av en eller flere daglige piller. Radiojodbehandlingen virker sakte (over måneder til år) for å ødelegge skjoldbruskkjertelen, og Graves 'sykdom -assosierte hypertyreose blir ikke helbredet hos alle mennesker av radiojod, men har en tilbakefallshastighet som avhenger av dosen radioiod som administreres. I sjeldne tilfeller har stråleindusert tyroiditt blitt knyttet til denne behandlingen.
Kirurgi
Denne modellen er egnet for unge og gravide. Indikasjoner for tyreoidektomi kan skilles i absolutte indikasjoner eller relative indikasjoner. Disse indikasjonene hjelper deg med å bestemme hvilke mennesker som vil ha størst utbytte av kirurgi. De absolutte indikasjonene er en stor struma (spesielt ved komprimering av luftrøret ), mistenkelige knuter eller mistenkt kreft (for å patologisk undersøke skjoldbruskkjertelen), og personer med oftalmopati og i tillegg om det er personens foretrukne behandlingsmetode eller hvis man nekter å gjennomgå radioaktivt jod behandling. Graviditet anbefales å utsettes i 6 måneder etter radioaktiv jodbehandling.
Både bilateral subtotal tyreoidektomi og Hartley-Dunhill-prosedyren (hemithyroidektomi på den ene siden og delvis lobektomi på den andre siden) er mulig.
Fordelene er umiddelbar kur og potensiell fjerning av karsinom . Risikoen er skade på den tilbakevendende laryngealnerven , hypoparathyroidisme (på grunn av fjerning av biskjoldbruskkjertlene ), hematom (som kan være livstruende hvis det komprimerer luftrøret), tilbakefall etter medisinsk behandling, infeksjoner (mindre vanlige) og arrdannelse . Økningen i risikoen for nerveskade kan skyldes økt vaskularitet i skjoldbruskkjertelen og utviklingen av koblinger mellom skjoldbruskkjertelen og det omkringliggende vevet. Det rapporteres at det forekommer 1% forekomst av permanent tilbakevendende laryngeal nerveparalyse etter fullstendig tyreoidektomi. Fjerning av kjertelen gjør at fullstendig biopsi kan utføres for å ha klare bevis på kreft hvor som helst i skjoldbruskkjertelen. (Nålbiopsier er ikke så nøyaktige på å forutsi en godartet tilstand i skjoldbruskkjertelen). Ingen videre behandling av skjoldbruskkjertelen er nødvendig, med mindre kreft oppdages. Radiojodopptakstudie kan utføres etter operasjonen for å sikre at alle gjenværende (potensielt kreftfremkallende) skjoldbruskkjertelceller (dvs. nær nervene til stemmebåndene) blir ødelagt. I tillegg til dette vil den eneste gjenværende behandlingen være levothyroxin , eller skjoldbrusk -erstatningspiller som skal tas resten av pasientens liv.
En gjennomgangsartikkel fra 2013 konkluderer med at kirurgi ser ut til å være den mest vellykkede i behandlingen av Graves sykdom, med total tyreoidektomi som det foretrukne kirurgiske alternativet.
Øyne
Milde tilfeller behandles med smøremiddel øyedråper eller ikke-steroide antiinflammatoriske dråper. Alvorlige tilfeller som truer synet (eksponering av hornhinnen eller optisk nervekomprimering) behandles med steroider eller orbital dekompresjon. I alle tilfeller er det avgjørende å slutte å røyke. Dobbeltsyn kan korrigeres med prisme briller og kirurgi (sistnevnte bare når prosessen har vært stabil en stund).
Problemer med å lukke øynene kan behandles med glidemiddel om natten, eller med tape på øynene for å gi full, dyp søvn.
Orbital dekompresjon kan utføres for å gjøre det mulig for bulende øyne å trekke seg tilbake i hodet. Benet fjernes fra skallen bak øynene, og det blir plass til at muskler og fettvev faller tilbake i skallen.
Øyelokkoperasjon kan utføres på øvre og/eller nedre øyelokk for å reversere effekten av Graves sykdom på øyelokkene. Øyelokkemuskulatur kan bli stram med Graves sykdom, noe som gjør det umulig å lukke øynene hele veien. Øyelokkoperasjon innebærer et snitt langs øyelokkets naturlige brett og en skraping av muskelen som holder øyelokket åpent. Dette gjør muskelen svakere, noe som gjør at øyelokket kan strekke seg over øyeeplet mer effektivt. Øyelokkoperasjon bidrar til å redusere eller eliminere symptomer på tørre øyne.
For behandling av klinisk aktiv Graves sykdom, orbitopati (klinisk aktivitetsscore> 2) med minst mild til moderat alvorlighetsgrad, er intravenøs glukokortikoider den valgfrie behandlingen, vanligvis administrert i form av puls intravenøs metylprednisolon. Studier har konsekvent vist at puls intravenøs metylprednisolon er bedre enn orale glukokortikoider både når det gjelder effekt og reduserte bivirkninger for behandling av Graves 'orbitopati.
Prognose
Hvis de ikke behandles, kan det oppstå mer alvorlige komplikasjoner , inkludert fødselsskader under graviditet, økt risiko for spontanabort , tap av benmineraler og i ekstreme tilfeller død. Graves sykdom ledsages ofte av en økning i hjertefrekvensen, noe som kan føre til ytterligere hjertekomplikasjoner, inkludert tap av normal hjerterytme (atrieflimmer), som kan føre til hjerneslag. Hvis øynene er proptotiske (bulende) nok til at lokkene ikke lukkes helt om natten, vil det oppstå tørrhet - med risiko for en sekundær hornhinneinfeksjon, noe som kan føre til blindhet. Trykk på synsnerven bak kloden kan også føre til synsfeltdefekter og synstap. Langvarig ubehandlet hypertyreose kan føre til tap av bein, som kan løse seg ved behandling.
Epidemiologi

Graves sykdom forekommer hos omtrent 0,5% av mennesker. Graves sykdomsdata har vist at livstidsrisikoen for kvinner er rundt 3% og 0,5% for menn. Det forekommer omtrent 7,5 ganger oftere hos kvinner enn hos menn og starter ofte mellom 40 og 60 år. Det er den vanligste årsaken til hypertyreose i USA (omtrent 50 til 80% av tilfellene).
Historie
Graves sykdom skylder navnet sitt til den irske legen Robert James Graves , som beskrev et tilfelle av struma med eksoftalmos i 1835. Medisinske eponymer er ofte stylet uten eiendom; dermed er Graves sykdom og Graves sykdom variantstiler av samme begrep.
Tyske Karl Adolph von Basedow rapporterte uavhengig av samme konstellasjon av symptomer i 1840. Som et resultat er det på det europeiske kontinentet at begrepene Basedow syndrom, Basedow sykdom eller Morbus Basedow er mer vanlige enn Graves sykdom.
Graves sykdom har også blitt kalt eksoftalmisk struma.
Mindre vanlig har det vært kjent som Parry sykdom, Begbie sykdom, Flajan sykdom, Flajani - Basedow syndrom og Marsh sykdom. Disse navnene på sykdommen ble avledet fra Caleb Hillier Parry , James Begbie , Giuseppe Flajani og Henry Marsh . Tidlige rapporter, ikke mye spredt, om tilfeller av struma med eksoftalmos ble publisert av italienerne Giuseppe Flajani og Antonio Giuseppe Testa, henholdsvis i 1802 og 1810. Før disse beskrev Caleb Hillier Parry, en bemerkelsesverdig provinsiell lege i England på slutten av 1700-tallet (og en venn av Edward Miller-Gallus ), en sak i 1786. Denne saken ble ikke publisert før i 1825, som fremdeles var ti år frem i tid. av Graves.
Imidlertid går æren for den første beskrivelsen av Graves sykdom til den persiske legen Sayyid Ismail al-Jurjani fra 1100-tallet , som bemerket sammenslutningen av struma og exophthalmos i sin Thesaurus of the Shah of Khwarazm , sin tids største medisinske ordbok.
Samfunn og kultur
Bemerkelsesverdige tilfeller


- Ayaka , japansk sanger, ble diagnostisert med Graves sykdom i 2007. Etter å ha offentliggjort diagnosen sin i 2009, tok hun en to års pause fra musikk for å fokusere på behandling.
- Susan Elizabeth Blow , amerikansk pedagog og grunnlegger av den første offentlig finansierte barnehagen i USA, ble tvunget til å trekke seg og søke behandling for Graves sykdom i 1884.
- George HW Bush , tidligere amerikansk president, utviklet nytt atrieflimmer og ble diagnostisert i 1991 med hypertyreose på grunn av sykdommen og behandlet med radioaktivt jod. Presidentens kone, Barbara Bush , utviklet også sykdommen omtrent på samme tid, som i hennes tilfelle ga alvorlig infiltrativ eksoftalmos .
- Rodney Dangerfield , amerikansk komiker og skuespiller
- Gail Devers , amerikansk sprinter: En lege vurderte å amputere føttene etter at hun utviklet blemmer og hevelse etter strålebehandling for Graves sykdom, men hun fortsatte å komme seg og vinne olympiske medaljer.
- Missy Elliott , amerikansk hiphop-artist
- Marty Feldman , britisk komedieforfatter, komiker og skuespiller
- Sia Furler , australsk sanger og låtskriver
- Sammy Gravano , italiensk-amerikansk tidligere underboss av Gambino-krimfamilien.
- Jim Hamilton , skotsk rugbyspiller, oppdaget at han hadde Graves sykdom kort tid etter at han trakk seg fra sporten i 2017.
- Heino , tysk folkesanger, hvis mørke solbriller (slitt for å skjule symptomene) ble en del av hans varemerkeutseende
- Herbert Howells , britisk komponist; den første personen som ble behandlet med radiuminjeksjoner
- Yayoi Kusama , japansk kunstner.
- Nadezhda Krupskaya , russisk kommunist og kone til Vladimir Lenin
- Umm Kulthum var en egyptisk sanger, låtskriver og filmskuespillerinne aktiv fra 1920- til 1970 -årene. Hun fikk den ærefulle tittelen Kawkab al-Sharq. Umm Kulthum var kjent for sin vokale evne og sin unike stil.
- Barbara Leigh , en amerikansk tidligere skuespiller og motemodell, nå talskvinne for National Graves 'Disease Foundation
- Keiko Masuda , japansk sanger og halvparten av duoen Pink Lady .
- Yūko Miyamura , japansk stemmeskuespiller
- Lord Monckton , tidligere UKIP og konservativ politiker og bemerket skeptiker til klimaendringer .
- Sophia Parnok , russisk poet
- Sir Cecil Spring Rice , britisk ambassadør i USA under første verdenskrig, døde plutselig av sykdommen i 1918.
- Christina Rossetti , engelsk poet i viktoriansk tid
- Dame Maggie Smith , britisk skuespillerinne
- Mary Webb , britisk forfatter og poet
- Wendy Williams , amerikansk TV -programleder
- Act Yasukawa , japansk profesjonell bryter.
Litteratur
I Italo Svevos roman Zenos samvittighet utvikler karakter Ada sykdommen.
Forskning
Agenter som fungerer som antagonister ved skjoldbruskstimulerende hormonreseptorer er for tiden under etterforskning som en mulig behandling for Graves sykdom.
Referanser
Eksterne linker
- "Graves sykdom" . Genetikk Hjemreferanse . US National Library of Medicine.
| Klassifisering | |
|---|---|
| Eksterne ressurser |