Keratokonus - Keratoconus
| Keratokonus | |
|---|---|
| Andre navn | KC, KCN, konisk hornhinne |
 | |
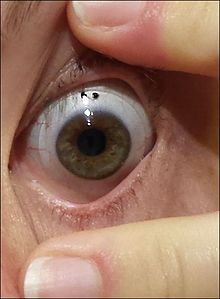
| Den "kjegleformede hornhinnen" som er karakteristisk for keratokonus | |
| Uttale | |
| Spesialitet | Oftalmologi , optometri |
| Symptomer | Uklart syn , nærsynthet , lysfølsomhet |
| Vanlig start | Tidlig voksen alder |
| Årsaker | Ukjent |
| Diagnostisk metode | Slit lampe eksamen |
| Behandling | Briller , kontakter , kirurgi |
| Frekvens | ~ 1 av 2000 mennesker |
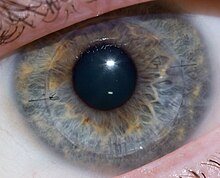
Keratokonus ( KC ) er en lidelse i øyet som resulterer i progressiv tynning av hornhinnen . Dette kan resultere i uskarpt syn , dobbeltsyn , nærsynthet , uregelmessig astigmatisme og lysfølsomhet som kan føre til dårlig livskvalitet . Vanligvis påvirkes begge øynene. I mer alvorlige tilfeller kan en arr eller en sirkel sees i hornhinnen.
Selv om årsaken er ukjent, antas det å skyldes en kombinasjon av genetiske , miljømessige og hormonelle faktorer. Pasienter med en forelder, søsken eller barn som har keratokonus har 15 til 67 ganger høyere risiko for å utvikle hornhinneektasi sammenlignet med pasienter uten slektninger som er berørt. Foreslåtte miljøfaktorer inkluderer å gni øynene og allergier . Den underliggende mekanismen innebærer endringer av hornhinnen til en kjegleform . Diagnose er oftest av topografi. Topografi måler krumningen av hornhinnen og skaper et farget "kart" over hornhinnen. Keratokonus forårsaker svært særegne endringer i utseendet på disse kartene, noe som gjør at leger kan stille diagnosen.
Til å begynne med kan tilstanden vanligvis korrigeres med briller eller myke kontaktlinser . Etter hvert som sykdommen utvikler seg, kan det være nødvendig med spesielle kontaktlinser. Hos de fleste mennesker stabiliseres sykdommen etter noen år uten alvorlige synsproblemer. I 2016 godkjente FDA hornhinne-kollagen-kryssbinding for å stoppe utviklingen av keratokonus. I noen tilfeller, når hornhinnen blir farlig tynn eller når tilstrekkelig syn ikke lenger kan oppnås ved kontaktlinser på grunn av bratt hornhinne, arrdannelse eller linsintoleranse, er ikke hornhinne-tverrbinding et alternativ, og det kan være nødvendig med en hornhinnetransplantasjon.
Keratokonus rammer omtrent 1 av 2000 mennesker. Noen estimater antyder imidlertid at forekomsten kan være så høy som 1 av 400 individer. Det forekommer oftest i sen barndom til tidlig voksen alder. Selv om det forekommer i alle populasjoner, kan det være hyppigere i visse etniske grupper, for eksempel de av asiatisk avstamning. Ordet er fra gresk kéras som betyr hornhinne og latin cōnus som betyr kjegle.
Tegn og symptomer

"... et lys, når det sees på, ser ut som et antall lys som forvirret løper inn i hverandre." - Nottingham
Personer med tidlig keratokonus merker ofte en mindre uskarphet eller forvrengning av synet, i tillegg til økt lysfølsomhet, og besøker sin kliniker som søker korrigerende linser for lesing eller kjøring. I tidlige stadier kan symptomene på keratokonus ikke være forskjellige fra symptomer på andre brytningsfeil i øyet. Etter hvert som sykdommen utvikler seg, forverres synet, noen ganger raskt på grunn av uregelmessig astigmatisme. Synsskarphet blir svekket på alle avstander, og nattesyn er ofte dårlig. Noen individer har syn i det ene øyet som er markant verre enn det andre øyet. Sykdommen er ofte bilateral, men asymmetrisk. Noen utvikler fotofobi (følsomhet for sterkt lys), belastning av øynene fra å kippe for å lese, eller kløe i øyet, men det er vanligvis liten eller ingen følelse av smerte . Det kan føre til at lysende gjenstander vises som sylindriske rør med samme intensitet på alle punkter.
Det klassiske symptomet på keratokonus er oppfatningen av flere "spøkelses" bilder, kjent som monokulær polyopi . Denne effekten er tydeligst sett med et høyt kontrastfelt , for eksempel et lyspunkt på en mørk bakgrunn. I stedet for å se bare ett poeng, ser en person med keratokonus mange bilder av punktet, spredt ut i et kaotisk mønster. Dette mønsteret endres vanligvis ikke fra dag til dag, men over tid tar det ofte nye former. Folk merker også ofte streker og blussende forvrengninger rundt lyskilder. Noen merker til og med at bildene beveger seg i forhold til hverandre i takt med hjerterytmen. Den dominerende optiske aberrasjonen i øyet ved keratokonus er koma . Den visuelle forvrengningen som personen opplever kommer fra to kilder, den ene er den uregelmessige deformasjonen av overflaten av hornhinnen, og den andre er arrdannelse som oppstår på de utsatte høydepunktene. Disse faktorene virker for å danne regioner på hornhinnen som kartlegger et bilde til forskjellige steder på netthinnen . Effekten kan forverres under dårlige lysforhold, ettersom den mørktilpassede eleven utvider seg for å avsløre mer av den uregelmessige overflaten av hornhinnen.
Genetikk
Det er funnet at seks gener er assosiert med tilstanden. Disse genene inkluderer BANP-ZNF469 , COL4A4 , FOXO1 , FNDC3B , IMMP2L og RXRA-COL5A1 . Andre finnes sannsynligvis også.
Pasienter med en forelder, søsken eller barn som har keratokonus har 15 til 67 ganger høyere risiko for å utvikle hornhinneektasi sammenlignet med pasienter uten slektninger som er berørt.
Patofysiologi
Til tross for omfattende forskning er årsaken til keratokonus uklar. Flere kilder antyder at keratokonus sannsynligvis oppstår fra en rekke forskjellige faktorer: genetisk, miljømessig eller cellulær, hvorav noen kan danne utløseren for sykdomsutbruddet. Snart den er initiert, sykdommen utvikler seg normalt ved progressiv oppløsning av Bowmans sjiktet , som ligger mellom hornhinnen epitelium og stroma . Når de to kommer i kontakt, påvirker cellulære og strukturelle endringer i hornhinnen negativt dens integritet og fører til utbulning og arrdannelse som er karakteristisk for lidelsen. Innenfor enhver individuell keratokonisk hornhinne kan det finnes regioner med degenerativ tynning som eksisterer samtidig med regioner som gjennomgår sårheling. Arr ser ut til å være et aspekt av hornhinnenes nedbrytning; Imidlertid antyder en nylig, stor multisenterstudie at slitasje av kontaktlinser kan øke sannsynligheten for dette funnet med en faktor over to.
En rekke studier har indikert keratoconic hornhinner vise tegn til økt aktivitet av proteaser , en klasse av enzymer som bryter noen av kollagen tverrbindinger i stroma, med en samtidig redusert ekspresjon av protease- inhibitorer . Andre studier har antydet at redusert aktivitet av enzymet aldehyddehydrogenase kan være ansvarlig for oppbygging av frie radikaler og oksiderende arter i hornhinnen. Uansett hvilken patogenetisk prosess , resulterer skaden forårsaket av aktivitet i hornhinnen sannsynligvis i en reduksjon i dens tykkelse og biomekaniske styrke. På et ultrastrukturelt nivå er svekkelsen av hornhinnen vev assosiert med en forstyrrelse av det vanlige arrangementet av kollagenlagene og kollagenfibrillorientering. Selv om keratokonus regnes som en ikke-inflammatorisk lidelse, viser en studie at bruk av stive kontaktlinser av mennesker fører til overuttrykk av proinflammatoriske cytokiner , som IL-6 , TNF-alfa , ICAM-1 og VCAM-1 i tårevæsken.
En genetisk disposisjon for keratokonus har blitt observert, med sykdommen som kjører i visse familier, og det er rapportert om tilfeller av samkjøring hos eneggede tvillinger. Hyppigheten av forekomst hos nære familiemedlemmer er ikke klart definert, selv om den er kjent for å være betydelig høyere enn i befolkningen generelt, og studier har oppnådd estimater på mellom 6% og 19%. To studier som involverer isolerte, stort sett homogenetiske samfunn, har kontra kartlagt antatte genlokaliseringer til kromosomer 16q og 20q. De fleste genetiske studier er enige om en autosomal dominerende arvsmodell. En sjelden, autosomal dominerende form for alvorlig keratokonus med fremre polar grå stær er forårsaket av en mutasjon i frøområdet til mir-184 , et mikroRNA som er sterkt uttrykt i hornhinnen og fremre linse. Keratokonus diagnostiseres oftere hos personer med Downs syndrom , selv om årsakene til denne koblingen ennå ikke er fastslått.
Keratokonus har vært assosiert med atopiske sykdommer , som inkluderer astma , allergi og eksem , og det er ikke uvanlig at flere eller alle disse sykdommene påvirker én person. Keratokonus er også assosiert med Alport syndrom , Downs syndrom og Marfan syndrom . En rekke studier tyder på at kraftig gnidning i øynene bidrar til utviklingen av keratokonus, og folk bør frarådes fra øvelsen. Keratokonus skiller seg fra ektasi , som er forårsaket av LASIK øyekirurgi. Post-LASIK Ectasia har vært assosiert med overdreven fjerning av øyets stromale sengevæv under operasjonen.
Diagnose
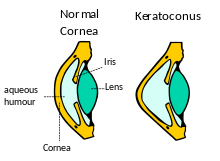
Før enhver fysisk undersøkelse begynner diagnosen keratokonus ofte med en øyelege eller optiker vurdering av personens sykehistorie , spesielt hovedklagen og andre visuelle symptomer, tilstedeværelsen av en historie med øyesykdom eller skade som kan påvirke syn og tilstedeværelsen av en familiehistorie med okulær sykdom. Et øyekart , for eksempel et standard Snellen -diagram med gradvis mindre bokstaver , brukes deretter til å bestemme personens synsskarphet . Den øyeundersøkelse kan gå videre til måling av lokal krumning av hornhinnen med en manuell keratometer , med påvisning av uregelmessig astigmatisme antyder en mulighet for keratokonus. Alvorlige tilfeller kan overstige instrumentets måleevne. En ytterligere indikasjon kan gis ved retinoskopi , der en lysstråle er fokusert på personens netthinne og refleksjonen, eller refleksen, observert når undersøkeren vipper lyskilden frem og tilbake. Keratokonus er blant de oftalmiske tilstandene som viser en saksrefleksvirkning av to bånd som beveger seg mot og bort fra hverandre som bladene til en saks .
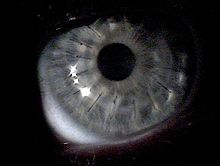
Hvis det er mistanke om keratokonus, vil øyelege eller optiker søke etter andre karakteristiske funn av sykdommen ved hjelp av spaltelampeundersøkelse av hornhinnen. Et avansert tilfelle er vanligvis lett synlig for undersøkeren, og kan gi en entydig diagnose før mer spesialisert testing. Under nøye undersøkelse kan en ring av gulbrun til olivengrønn pigmentering kjent som Fleischer-ring observeres i rundt halvparten av keratokoniske øyne. Den Fleischer ring, forårsaket av avsetning av jernoksyd hemosiderin i det corneale epitel, er subtil og kan ikke være lett synlig i alle tilfeller, men blir mer tydelig når sett under et koboltblått filter. På samme måte viser rundt 50% av fagene Vogts striae , fine spenningslinjer i hornhinnen forårsaket av tøyning og tynning. Striene forsvinner midlertidig mens det påføres et lite trykk på øyebollet. En sterkt utpekt kjegle kan skape en V-formet fordypning i nedre øyelokk når personens blikk er rettet nedover, kjent som Munsons tegn . Andre kliniske tegn på keratokonus vil normalt ha vist seg lenge før Munsons tegn blir tydelig, og derfor har dette funnet, selv om det er et klassisk tegn på sykdommen, en tendens til ikke å være av primær diagnostisk betydning.
Et håndholdt keratoskop , noen ganger kjent som "Placidos disk", kan gi en enkel ikke -invasiv visualisering av overflaten av hornhinnen ved å projisere en serie konsentriske lysringer på hornhinnen. En mer definitiv diagnose kan oppnås ved hjelp av hornhindetopografi , der et automatisert instrument projiserer det belyste mønsteret på hornhinnen og bestemmer dets topografi fra analyse av det digitale bildet. Det topografiske kartet indikerer eventuelle forvrengninger eller arrdannelser i hornhinnen, med keratokonus avslørt ved en karakteristisk bratt krumning som vanligvis er under øyets senterlinje. Teknikken kan registrere et øyeblikksbilde av graden og omfanget av deformasjonen som et mål for vurdering av progresjonshastigheten. Det er spesielt viktig for å oppdage lidelsen i sine tidlige stadier når andre tegn ennå ikke har vist seg.
Stadier
Når keratokonus er diagnostisert, kan graden klassifiseres med flere beregninger:
- Brattheten av størst krumning fra 'mild' (<45 D ), 'avansert' (opptil 52 D ) eller 'alvorlig' (> 52 D );
- Kjeglens morfologi: 'brystvorte' (liten: 5 mm og nær sentral), 'oval' (større, under senter og ofte hengende) eller 'globus' (mer enn 75% av hornhinnen påvirket);
- Hornhinnetykkelsen fra mild (> 506 μm) til avansert (<446 μm).
Økende bruk av hornhindetopografi har ført til en nedgang i bruken av disse begrepene.
| Scene | Kjennetegn |
|---|---|
| 1. stadie |
|
| Trinn 2 |
|
| Trinn 3 |
|
| Fase 4 |
|
| Etappe bestemmes om en av egenskapene gjelder. Hornhinnetykkelse er det tynneste målte stedet på hornhinnen. |
|
Behandling
Linser
I tidlige stadier av keratokonus kan briller eller myke kontaktlinser være tilstrekkelig for å korrigere for mild astigmatisme. Etter hvert som tilstanden utvikler seg, kan det hende at disse ikke lenger gir personen en tilfredsstillende grad av synsskarphet, og de fleste utøvere vil flytte for å håndtere tilstanden med stive kontaktlinser, kjent som stive, gassgjennomtrengelige (RGP) linser. RGP -linser gir et godt nivå av visuell korreksjon, men stopper ikke utviklingen av tilstanden.
Hos mennesker med keratokonus forbedrer stive kontaktlinser synet ved hjelp av tårevæske som fyller gapet mellom den uregelmessige hornhindeoverflaten og den glatte, vanlige indre overflaten av linsen, og skaper derved effekten av en jevnere hornhinne. Mange spesialiserte typer kontaktlinser er utviklet for keratokonus, og berørte mennesker kan oppsøke både leger som er spesialiserte i hornhinnen, og kontaktlinsemontører som har erfaring med å håndtere mennesker med keratokonus. Den uregelmessige kjeglen gir en utfordring, og montøren vil prøve å produsere et objektiv med optimal kontakt, stabilitet og bratthet. Noen prøving-og-feil-tilpasninger kan vise seg å være nødvendige.
Hybridlinser
Tradisjonelt har kontaktlinser for keratokonus vært den "harde" eller RGP -varianten, selv om produsentene også har produsert spesialiserte "myke" eller hydrofile linser og sist silikonhydrogel -linser. En myk linse har en tendens til å tilpasse seg den koniske formen på hornhinnen, og reduserer dermed effekten. For å motvirke dette har det blitt utviklet hybridlinser som er harde i midten og omgitt av et mykt skjørt. Imidlertid viste myke eller tidligere generasjons hybridlinser seg ikke å være effektive for hver person. Tidlige generasjons linser er avviklet. Fjerde generasjon hybridlinseteknologi er forbedret, noe som gir flere mennesker et alternativ som kombinerer komforten til et mykt objektiv med synsstyrken til et RGP -objektiv.
Sklerale linser
Sklerale linser er noen ganger foreskrevet for tilfeller av avansert eller svært uregelmessig keratokonus; disse linsene dekker en større andel av øyets overflate og kan derfor tilby forbedret stabilitet. Enklere håndtering kan finne gunst hos mennesker med redusert fingerferdighet , for eksempel eldre.
Piggybacking
Noen mennesker finner god synskorreksjon og komfort med en "piggyback" -linsekombinasjon, der RGP -linser bæres over myke linser, begge gir en viss synskorreksjon. En form for piggyback -linse gjør bruk av et mykt objektiv med et forsenket sentralt område for å akseptere det stive objektivet. Montering av en piggyback -linsekombinasjon krever erfaring fra linsemontøren, og toleranse fra personen med keratokonus.
Kirurgi
Hornhinnetransplantasjon
Mellom 11% og 27% av tilfellene av keratokonus vil utvikle seg til et punkt der synskorreksjon ikke lenger er mulig, tynning av hornhinnen blir overdreven, eller arrdannelse som følge av slitasje av kontaktlinser forårsaker egne problemer, og en hornhinnetransplantasjon eller penetrerende keratoplastikk blir nødvendig. Keratokonus er det vanligste grunnlaget for å gjennomføre en gjennomtrengende keratoplastikk, som vanligvis utgjør rundt en fjerdedel av slike prosedyrer. Den hornhinnetransplantasjon kirurgen trephines en lentikule av hornhinnevevet og deretter grafts den donor hornhinnen på det eksisterende øyevevet, vanligvis ved hjelp av en kombinasjon av løpende og individuelle suturer . Hornhinnen har ikke en direkte blodtilførsel, så donorvevet trenger ikke å være blodtype -tilpasset. Øyebanker sjekker donorhornhinnen for sykdom eller cellulære uregelmessigheter.
Den akutte restitusjonsperioden kan ta fire til seks uker, og full postoperativ synsstabilisering tar ofte et år eller mer, men de fleste transplantasjoner er veldig stabile på lang sikt. De nasjonale Keratokonus Foundation rapporter som trengende keratoplasty har den mest vellykkede resultatet av alle transplantasjon prosedyrer, og når utført for keratokonus i en ellers friske øyet, kan dens suksess rate bli 95% eller høyere. Suturene som brukes oppløses vanligvis over en periode på tre til fem år, men individuelle suturer kan fjernes under helbredelsesprosessen hvis de forårsaker irritasjon for personen.
I USA blir hornhinnetransplantasjoner (også kjent som hornhinnetransplantater) for keratokonus vanligvis utført under sedasjon som poliklinisk kirurgi. I andre land, for eksempel Australia og Storbritannia, utføres operasjonen ofte med personen som gjennomgår narkose. Alle tilfeller krever en nøye oppfølging med en øyelege (øyelege eller optiker) i en årrekke. Ofte blir synet sterkt forbedret etter operasjonen, men selv om den faktiske synsskarpheten ikke forbedres, fordi hornhinnen er en mer normal form etter at helbredelsen er fullført, kan folk lettere utstyres med korrigerende linser. Komplikasjoner av hornhinnetransplantasjoner er hovedsakelig relatert til vaskularisering av hornhinnevevet og avvisning av donorhornhinnen. Synstap er svært sjelden, selv om vanskelig å korrigere syn er mulig. Når avvisning er alvorlig, blir gjentatte transplantasjoner ofte forsøkt og lykkes ofte. Keratokonus vil normalt ikke forekomme igjen i den transplanterte hornhinnen; forekomster av dette har blitt observert, men skyldes vanligvis ufullstendig eksisjon av den opprinnelige hornhinnen eller utilstrekkelig screening av donorvevet. De langsiktige utsiktene for hornhinnetransplantasjoner utført for keratokonus er vanligvis gunstige når den første helingsperioden er fullført og noen få år har gått uten problemer.
En måte å redusere risikoen for avvisning er å bruke en teknikk som kalles deep frontal lamellar keratoplasty (DALK). I et DALK -transplantat erstattes bare det ytterste epitelet og hovedmassen av hornhinnen, stroma; personens bakste endotel lag og Descemets membran er igjen, noe som gir en ekstra strukturell integritet til postgraft hornhinnen. Videre er det mulig å transplantere frysetørket donorvev. Frysetørkingsprosessen sikrer at dette vevet er dødt, så det er ingen sjanse for avvisning. Forskning fra to forsøk i Iran gir lave til moderate bevis på at transplantatavvisning er mer sannsynlig ved penetrerende keratoplastikk enn i DALK, selv om sannsynligheten for transplantatfeil var lik med begge prosedyrene.
Epikeratophakia
I sjeldne tilfeller kan en ikke -penetrerende keratoplastikk kjent som epikeratophakia (eller epikeratoplasty) utføres i tilfeller av keratokonus. Hornhinneepitelet fjernes og en linse av donorhornhinne podes på toppen av det. Prosedyren krever et større ferdighetsnivå fra kirurgen, og utføres sjeldnere enn en gjennomtrengende keratoplastikk, ettersom utfallet generelt er mindre gunstig. Imidlertid kan det bli sett på som et alternativ i en rekke tilfeller, spesielt for unge mennesker.
Implantater av hornhinnen
Et mulig kirurgisk alternativ til hornhinnetransplantasjon er innsetting av intrastromale hornhinneringersegmenter. Et lite snitt gjøres i periferien av hornhinnen og to tynne buer av polymetylmetakrylat glides mellom lagene av stroma på hver side av eleven før snittet lukkes av en sutur. Segmentene skyver ut mot krumningen av hornhinnen, flater toppen av kjeglen og returnerer den til en mer naturlig form. Prosedyren gir fordelen av å være reversibel og til og med potensielt utskiftbar, ettersom det ikke krever fjerning av øyevev.
Korneal intrastromal implantasjonskirurgi som involverer implantasjon av en full ring er også tilgjengelig som et behandlingsalternativ for keratokonus. Bevis støtter at implantatet med full ring forbedrer synresultatet i minst et år.
Tverrbinding
Corneal kollagen kryssbinding er en behandling som utvikler som tar sikte på å styrke hornhinnen, men ifølge en Cochrane-anmeldelse fra 2015 er det utilstrekkelig bevis for å avgjøre om det er nyttig ved keratokonus. I 2016 godkjente imidlertid FDA tverrbindingskirurgi som behandling for keratokonus og anbefalte at det skulle settes opp et registersystem for å evaluere den langsiktige behandlingseffekten. Save Sight Keratoconus-registret er en internasjonal database over keratokonuspasienter som sporer resultatene av kryssbinding hos pasienter med keratokonus.
Radial keratotomi
Radial keratotomi er en brytningsoperasjon hvor kirurgen lager et snakkelignende mønster av snitt i hornhinnen for å endre formen. Dette tidlige kirurgiske alternativet for nærsynthet har i stor grad blitt erstattet av LASIK og andre lignende prosedyrer. LASIK er absolutt kontraindisert ved keratokonus og andre tynningstilstander i hornhinnen da fjerning av hornhinne stromalt vev ytterligere vil skade en allerede tynn og svak hornhinne. Av lignende årsaker har radial keratotomi heller generelt ikke blitt brukt for personer med keratokonus.
Prognose

Pasienter med keratokonus opplever vanligvis lett astigmatisme og nærsynthet, vanligvis ved puberteten , og blir diagnostisert i slutten av tenårene eller begynnelsen av 20 -årene. Sykdommen kan imidlertid presentere eller utvikle seg i alle aldre; i sjeldne tilfeller kan keratokonus forekomme hos barn eller ikke før senere voksen alder. En diagnose av sykdommen i en tidlig alder kan indikere større risiko for alvorlighetsgrad senere i livet. Pasienters syn ser ut til å svinge over en periode på måneder, og får dem til å bytte ut reseptbelagte linser ofte, men ettersom tilstanden forverres, er det nødvendig med kontaktlinser i de fleste tilfeller. Forløpet av lidelsen kan være ganske variabelt, og noen pasienter forblir stabile i årevis eller på ubestemt tid, mens andre utvikler seg raskt eller opplever sporadiske forverringer over et langt og ellers jevnt forløp. Vanligvis utvikler keratokonus seg i en periode på 10 til 20 år før sykdomsforløpet vanligvis opphører i det tredje og fjerde tiår av livet.
Hornhinnens hydrops
I avanserte tilfeller kan utbuktning av hornhinnen resultere i et lokalisert brudd på Descemets membran , et indre lag av hornhinnen. Vandig humor fra øyets fremre kammer siver inn i hornhinnen før Descemets membran forsegler igjen. Pasienten opplever smerter og plutselig alvorlig synsklæring, med hornhinnen som får et gjennomsiktig, melkehvitt utseende kjent som en hornhinnehydrop.
Selv om det er bekymrende for pasienten, er effekten normalt midlertidig, og etter en periode på seks til åtte uker går hornhinnen vanligvis tilbake til sin tidligere åpenhet. Gjenoppretting kan ikke -kirurgisk hjelpes ved bandasje med en osmotisk saltoppløsning . Selv om en hydrops vanligvis forårsaker økt arrdannelse i hornhinnen, vil det noen ganger være til fordel for en pasient ved å lage en flatere kjegle, noe som hjelper til med montering av kontaktlinser. Hornhinnetransplantasjon er vanligvis ikke indisert under hornhinnenes hydrops.
Epidemiologi
The National Eye Institute rapporterer keratokonus er den vanligste hornhinnen dystrofi i USA, som påvirker om en i 2000 amerikanere, men noen rapporter plassere tallet så høyt som én av 500. inkonsekvens kan skyldes variasjoner i diagnostiske kriterier, med noen tilfeller av alvorlig astigmatisme tolket som keratokonus, og omvendt . En langtidsstudie fant en gjennomsnittlig forekomst på 2,0 nye tilfeller per 100 000 innbyggere per år. Noen studier har antydet en høyere forekomst blant kvinner, eller at personer med sør -asiatisk etnisitet har 4,4 ganger større sannsynlighet for å lide av keratokonus som kaukasiere, og at de også er mer sannsynlig å bli rammet av tilstanden tidligere.
Keratokonus er normalt bilateral (påvirker begge øynene) selv om forvrengningen vanligvis er asymmetrisk og sjelden er helt identisk i begge hornhinner. Ensidige tilfeller pleier å være uvanlige, og kan faktisk være svært sjeldne hvis en veldig mild tilstand i det bedre øyet rett og slett er under grensen for klinisk deteksjon. Det er vanlig at keratokonus først blir diagnostisert på det ene øyet og ikke senere i det andre. Etter hvert som tilstanden utvikler seg i begge øynene, vil synet i det tidligere diagnostiserte øyet ofte forbli dårligere enn det hos andre.
Historie
Den tyske oculist Burchard Mauchart gitt en tidlig beskrivelse i en 1748 doktoravhandling av et tilfelle av keratokonus, som han kalte staphyloma diaphanum . Imidlertid var det ikke før i 1854 at den britiske legen John Nottingham (1801–1856) tydelig beskrev keratokonus og skilte den fra andre ektasi av hornhinnen. Nottingham rapporterte tilfellene av "konisk hornhinne" som hadde blitt kjent med ham, og beskrev flere klassiske trekk ved sykdommen, inkludert polyopi , svakhet i hornhinnen og problemer med å tilpasse korrigerende linser til pasientens syn. I 1859 brukte den britiske kirurgen William Bowman et oftalmoskop (nylig oppfunnet av Hermann von Helmholtz ) for å diagnostisere keratokonus, og beskrev hvordan man vinkler instrumentets speil for best å se den koniske formen på hornhinnen. Bowman forsøkte også å gjenopprette synet ved å trekke i iris med en fin krok satt inn gjennom hornhinnen og strekke pupillen inn i en vertikal spalte, som en katt. Han rapporterte at han hadde hatt et mål for å lykkes med teknikken, og gjenopprettet synet til en 18 år gammel kvinne som tidligere ikke hadde klart å telle fingre på en avstand på 20 cm.
I 1869, da den banebrytende sveitsiske øyelegen Johann Horner skrev en avhandling med tittelen Om behandling av keratokonus , hadde lidelsen fått sitt nåværende navn. Behandlings på den tiden, godkjent av det ledende tyske oftalmologisk Albrecht von Græfe , var et forsøk på å fysisk omforme hornhinnen ved kjemisk etsing med en sølvnitratoppløsning, og anvendelse av en miose -causing middel med en trykkbandasje. I 1888 ble behandlingen av keratokonus en av de første praktiske applikasjonene av den da nylig oppfunnne kontaktlinsen , da den franske legen Eugène Kalt produserte et glassskleralt skall som forbedret synet ved å komprimere hornhinnen til en mer vanlig form. Siden begynnelsen av 1900 -tallet har forskning på keratokonus både forbedret forståelsen av sykdommen og utvidet behandlingsalternativene sterkt. Den første vellykkede hornhinnetransplantasjonen for å behandle keratokonus ble utført i 1936 av Ramón Castroviejo .
Samfunn og kultur
I henhold til funnene i Collaborative Longitudinal Evaluation of Keratoconus (CLEK), kan personer som har keratokonus forventes å betale mer enn $ 25 000 i løpet av livet etter diagnosen, med et standardavvik på $ 19 396. Det er begrenset bevis på kostnadene ved hornhinne-kryssbinding , en kostnadseffektivitetsstudie anslår kostnadene for den totale behandlingen for en person til 928 pund (1392 dollar) i Storbritannias nasjonale helsetjeneste , men dette kan være så høyt som $ 6500 per øye i andre land. En kostnads-nytte-analyse fra 2013 av Lewin Group for Eye Bank Association of America, estimerte en gjennomsnittlig kostnad på $ 16 500 for hver hornhinnetransplantasjon .
Relaterte lidelser
Flere andre ektatiske lidelser i hornhinnen forårsaker også tynning av hornhinnen:
- Keratoglobus er en svært sjelden tilstand som først og fremst forårsaker tynning av hornhinnen på kantene, noe som resulterer i et sfærisk, litt forstørret øye. Det kan være genetisk relatert til keratokonus.
- Pellucid marginal degenerasjon forårsaker tynning av et smalt (1-2 mm) bånd på hornhinnen, vanligvis langs den dårligere hornhinnen. Det forårsaker uregelmessig astigmatisme at i de tidlige stadiene av sykdommen kan korrigeres med briller. Differensialdiagnose kan stilles ved spaltelampeundersøkelse.
- Posterior keratokonus, en distinkt lidelse til tross for det samme navnet, er en sjelden abnormitet, vanligvis medfødt, som forårsaker en ikke -progressiv tynning av hornhinnens indre overflate, mens krumningen av den fremre overflaten forblir normal. Vanligvis er bare ett øye påvirket.
- Post-LASIK ectasia er en komplikasjon av LASIK øyekirurgi.
Referanser
Eksterne linker
| Klassifisering | |
|---|---|
| Eksterne ressurser |
|