Liste over periodontale sykdommer - List of periodontal diseases
| Periodontal patologi | |
|---|---|
| Andre navn | Tannkjøttsykdommer, periodontale sykdommer |
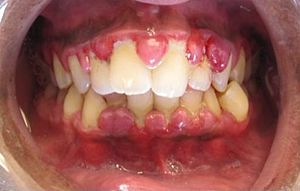 | |
| Gingival utvidelse kan være et trekk ved noen periodontale sykdommer. | |
| Spesialitet | Tannlege |
Periodontal patologi , også kalt tannkjøttsykdommer eller periodontale sykdommer , er sykdommer som involverer periodontium ( tannbærende strukturer, dvs. tannkjøttet). Periodontiet består av alveolært bein , periodontalt ligament , sement og gingiva .
Klassifisering
En internasjonalt avtalt klassifisering formulert ved World Workshop in Clinical Periodontics i 1989 delte periodontale sykdommer i 5 grupper: periodontitt hos voksne, periodontitt tidlig, periodontitt assosiert med systemisk sykdom, nekrotiserende ulcerøs periodontitt og ildfast periodontitt.
I 1993 på det første europeiske verkstedet for periodontologi ble den tidligere klassifiseringen forenklet og kategoriene periodontitt assosiert med systemisk sykdom og ildfast periodontitt ble droppet. Begge disse klassifiseringssystemene ble mye brukt i kliniske og forskningsmiljøer. Imidlertid klarte de ikke å adressere en gingival sykdomskomponent, hadde overlappende kategorier med uklare klassifiseringskriterier og over fokusert på begynnelsen og sykdomsutviklingen.
Følgelig ble en ny klassifisering utviklet ved International Workshop for a Classification of Periodontal Diseases and Conditions i 1999. Dette dekket mye mer detaljert hele spekteret av periodontale sykdommer. "Voksen periodontitt" ble omklassifisert "kronisk periodontitt" og "tidlig begynnende periodontitt" til "aggressiv periodontitt". Klassifiseringen fra 1999 representerer det siste systemet som ble internasjonalt akseptert av eksperter på området. Denne artikkelen følger klassifiseringen fra 1999, selv om ICD-10 (10. revisjon av International Statistical Classification of Diseases and Related Health Problems) er vesentlig forskjellig.
Gingival sykdommer
Vanligvis har alle tannkjøttsykdommer felles trekk som tegn og symptomer som er begrenset til tannkjøtt, klinisk påviselig betennelse og potensialet for at tannkjøttet vender tilbake til en helsetilstand når årsaken er fjernet, uten irreversibelt tap av festing av tennene.
Tannplakkindusert
|
Tannplakkinduserte gingival sykdommer
Gingivitt bare forbundet med tannplakk
Gingival sykdommer modifisert av systemiske faktorer
Gingival sykdommer modifisert av medisiner
Tandkjøttsykdommer modifisert av underernæring
|
Tannplakk er en mikrobiell biofilm som dannes på tennene. Denne biofilmen kan forkalkne og herde, kalt calculus (tannstein). Plakk har en tendens til å bygge seg opp rundt gingivalmargen (tannkjøttlinjen) og i gingivalsprekker eller periodontal lomme (under tannkjøttet). Frigjøring av avfallsstoffer fra bakteriene som lever i biofilmen forårsaker en inflammatorisk respons i tannkjøttet som blir rødt og hovent, bløder lett ved forstyrrelse. Dette kalles plakkindusert gingivitt og representerer den vanligste formen for gingival sykdom. Denne inflammatoriske responsen i verten kan være sterkt påvirket av mange faktorer som hormonelle svingninger, legemidler, systemiske sykdommer og underernæring; som kan tillate ytterligere inndeling av plakkindusert gingivitt (se tabell).
Ikke-plakkindusert
Disse er langt mindre vanlige enn plakkinduserte gingivallesjoner. Ikke-plakkindusert gingival sykdom er en betennelse i gingiva som ikke skyldes tannplakk, men fra andre gingival sykdommer forårsaket av bakterielle, virale, sopp- eller genetiske kilder. Selv om denne tannkjøttsykdommen er mindre vanlig enn de som er plakkindusert, kan den ha en alvorlig innvirkning på pasientens generelle helse. Betennelse kan også skyldes allergiske reaksjoner på materialer som brukes i tannreparasjoner, spesifikke tannkremer, munnvann og til og med noen matvarer. Traumer, reaksjoner på fremmedlegemer eller toksiske reaksjoner kan også bidra til denne ikke-plakkinduserte gingivitt. Videre kan genetikk spille en betydelig rolle. Spesielt er arvelig gingival fibromatose kjent for å forårsake ikke-plakkinduserte gingival lesjoner. Noen ganger er det imidlertid ingen spesifikk årsak til denne formen for gingival sykdom.
Spesifikk bakteriell opprinnelse
Plakk består av et komplekst samfunn av mange forskjellige bakteriearter. Spesifikke bakteriearter er imidlertid anerkjent som i stand til å forårsake gingival sykdom isolert. Neisseria gonorrhoeae og Treponema pallidum , forårsakende organismer i seksuelt overførbare sykdommer gonoré og syfilis kan forårsake gingival lesjoner. Disse lesjonene kan vises som et resultat av systemisk infeksjon eller direkte infeksjon. Streptokokkarter kan sjelden forårsake gingivitt (med eller uten involvering av andre munnhinneoverflater), som viser seg som feber , ubehag og svært smertefullt, hovent rødt og blødende tannkjøtt, noen ganger etter tonsillitt .
Viral opprinnelse
De vanligste virusinfeksjonene som forårsaker gingival lesjoner er herpes simplex virus type 1 og 2, og varicella-zoster virus . Vanligvis vises gingivallesjoner som en manifestasjon av tilbakefall av en latent virusinfeksjon.
Soppopprinnelse
Noen ganger oppstår soppinfeksjoner på tannkjøttet. Candida -arter som C. albicans , C. glabrata , C. krusei , C. tropicalis , C. parapsilosis og C. guillermondii er de vanligste soppene som kan forårsake gingival lesjoner. Lineær gingival erytem er klassifisert som en candida-assosiert lesjon , det vil si Candida-arter er involvert, og i noen tilfeller reagerer lesjonen på soppdrepende behandling, men det antas at andre faktorer eksisterer, for eksempel munnhygiene og menneskelige herpesvirus . Lineær gingival erytem presenteres som et lokalisert eller generalisert, lineært bånd av erytematøs (rød) gingivitt. Det ble først observert hos HIV-infiserte individer og betegnet "HIV-gingivitt", men tilstanden er ikke begrenset til denne gruppen. Denne tilstanden kan utvikle seg til nekrotiserende ulcerøs periodontitt. Histoplasma capsulatum er den forårsakende organismen ved histoplasmose , som noen ganger kan involvere tannkjøttet.
Genetisk opprinnelse
Arvelig gingival fibromatose er hovedeksemplet på en genetisk sykdom som forårsaker gingival lesjoner. Det er fibrøs forstørrelse av tannkjøttet som kan dekke tennene helt og forstyrre det normale utbrudd av tenner hos barn som vokser.
Manifestasjoner av systemiske forhold
Noen ganger kan systemiske tilstander være den eneste årsaken til gingival betennelse i stedet for bare å påvirke bakgrunnsplakkindusert gingivitt. Enkelte slimhinner produserer gingival betennelse som kan manifestere seg som desquamativ gingivitt eller munnsår . Slike tilstander inkluderer lichen planus , pemphigoid , pemphigus vulgaris , erythema multiforme og lupus erythematosus . Allergiske reaksjoner kan også utløse gingival lesjoner. Kilder til allergener inkluderer tannkrem, munnvann, tyggegummi, matvarer, tilsetningsstoffer, medisiner, gjenopprettende materialer for tann, kvikksølv, nikkel og akryl, akryl. Plasmacelle gingivitt er en sjelden tilstand som antas å være en overfølsomhetsreaksjon . Lichenoid lesjoner kan også forekomme på gingival slimhinnen.
Traumatiske lesjoner
Traumer kan være kjemiske, fysiske eller termiske. Det kan være selvpåført (saklig), iatrogen eller tilfeldig.
Fremmedlegeme reaksjoner
Utenlandske kroppsreaksjoner vises som røde eller røde og hvite, muligens smertefulle langvarige lesjoner som ligner på desquamativ gingivitt, eller kan være granulomatiske eller lichenoide. Små partikler av tannmaterialer (f.eks. Slipende poleringspasta) kan bli impregnert i tannkjøttvevet og utløse en kronisk inflammatorisk cellerespons.
Periodontitt

Det definerende trekket ved periodontitt er tap av bindevev som fester seg som en utdypning av periodontale lommer, gingival tilbakegang eller begge deler. Dette tapet av støtte for tennene er i hovedsak irreversibel skade. Kronisk periodontitt er generelt langsom til moderat når det gjelder sykdomsprogresjon, selv om det kan oppstå korte utbrudd av økt vevsødeleggelse. Til syvende og sist kan tanntap oppstå hvis tilstanden ikke stoppes. Det kalles lokalisert når mindre enn 30% av nettstedene rundt tennene er involvert, og generalisert når mer enn 30% er involvert. tap av klinisk tilknytning kan brukes til å bestemme alvorlighetsgraden av tilstanden, hvor 1-2 mm er liten, 3-4 mm er moderat og mer enn 5 mm er alvorlig.
Aggressiv periodontitt
Aggressiv periodontitt skiller seg hovedsakelig fra den kroniske formen ved den raskere progresjonshastigheten. Tap av tilknytning kan utvikle seg til tross for god munnhygiene og i fravær av risikofaktorer som røyking. Aggressiv periodontitt kan forekomme hos yngre personer, og det kan være et genetisk aspekt, med egenskapen noen ganger i familier.
Manifestasjon av systemiske sykdommer
Systemiske sykdommer kan være forbundet med utvikling av periodontitt. Det antas at vertens immunrespons mot plakk er endret av den systemiske tilstanden. Hematologiske lidelser forbundet med periodontitt inkluderer ervervet nøytropeni , leukemier og andre. Genetiske lidelser som potensielt er assosiert inkluderer familiær og syklisk nøytropeni , Downs syndrom , leukocyttadhesjonsmangel syndromer , Papillon-Lefèvre syndrom , Chediak-Higashi syndrom , histiocytosesyndrom , glykogen lagringssykdom , infantil genetisk agranulocytose , Cohen syndrom , Ehlers-Danlos syndrom (typer IV og VIII), hypofosfatasi og andre.
Nekrotiserende periodontale sykdommer
Nekrotiserende periodontale sykdommer er ikke-smittsomme infeksjoner, men kan noen ganger forekomme i epidemilignende mønstre på grunn av delte risikofaktorer. Den mildere formen, nekrotiserende ulcerøs gingivitt (også kalt "grøftemunn"), er preget av smertefulle, blødende tannkjøtt og sårdannelse og nekrose av interdental papilla . Det kan også være intra-oral halitose , cervikal lymfadenitt (hovne lymfeknuter i nakken) og ubehag . Åpningsfaktorer inkluderer psykologisk stress, søvnmangel, dårlig munnhygiene, røyking, immunsuppresjon og/eller underernæring . Nekrotiserende ulcerøs periodontitt (NUP) er der infeksjonen fører til tap av vedlegg, og involverer bare gingiva, periodontal ligament og alveolar ligament. Sykdommens utvikling til vev utover mucogingival -krysset kjennetegner nekrotiserende stomatitt (cancrum oris).
Abscesser
En abscess er en lokal samling av pus som dannes under en akutt infeksjon. Den viktige forskjellen mellom en periapisk abscess og abscesser i periodontiet er at sistnevnte ikke stammer fra massenekrose . Abscesser av periodontium er kategorisert som gingival abscess, periodontal abscess og pericoronal abscess. Kombinerte periodontisk-endodontiske lesjoner kan noen ganger være abscesser, men disse vurderes i en egen kategori. En gingival abscess involverer bare gingiva nær marginal gingiva eller interdental papilla . En periodontal abscess innebærer en større dimensjon av tannkjøttet, som strekker seg apikalt og ved siden av en periodontal lomme . En perikoronal abscess kan oppstå under en akutt episode av perikoronitt i bløtvevet som omgir kronen på en delvis eller helt utbrudd tann, vanligvis rundt en delvis utbrudd og påvirket underkjeven tredje molar (nedre visdomstann). Periodontale abscesser er den tredje vanligste tannhelsetjenesten , som enten oppstår som akutt forverring av ubehandlet periodontitt, eller som en komplikasjon av støttende periodontal terapi. Periodontale abscesser kan også oppstå i fravær av periodontitt, forårsaket av påvirkning av fremmedlegemer eller rotavvik.
Assosiert med endodontiske lesjoner
Ofte vil en tann og omkringliggende periodontium vise både pulpal og periodontal patologi. Enten blir en periapikal lesjon kontinuerlig med periodontal lesjon, eller omvendt.
Utviklingsmessige eller ervervede forhold
|
Utviklingsmessige eller ervervede deformiteter og tilstander
Lokaliserte tannrelaterte faktorer som modifiserer eller disponerer for plakkinduserte gingival sykdommer/periodontitt
Mucogingival deformiteter og tilstander rundt tennene
Mucogingival deformiteter og tilstander på edentulous rygger
|
Tilstedeværelsen av visse utviklingsmessige eller ervervede tilstander kan påvirke utfallet av periodontitt (se tabell).
Overgang fra plakkindusert gingivitt til periodontitt
Plakkindusert gingivitt og den mer alvorlige stadieplakkinduserte periodontitt er den vanligste av periodontale sykdommer. Mens gingivitt aldri utvikler seg til periodontitt hos noen individer, går periodontitt alltid foran med gingivitt.
I 1976 introduserte Page & Schroeder en nyskapende ny analyse av periodontal sykdom basert på histopatologiske og ultrastrukturelle trekk ved det syke gingivalvevet. Selv om denne nye klassifiseringen ikke korrelerer med kliniske tegn og symptomer og riktignok er "noe vilkårlig", tillater den et fokus på patologiske aspekter ved sykdommen som inntil nylig ikke var godt forstått. Denne nye klassifiseringen delte plakkinduserte periodontale lesjoner i fire stadier, nemlig første lesjon, tidlig lesjon, etablert lesjon og avansert lesjon.
Innledende lesjon
I motsetning til de fleste områder av kroppen, er munnhulen bestandig befolket av patogene mikroorganismer ; fordi det er en konstant utfordring for slimhinnen i form av disse mikroorganismer og deres skadelige produkter, er det vanskelig å virkelig karakterisere grensen mellom helse og sykdomsaktivitet i periodontale vev . Munnhulen inneholder over 500 forskjellige mikroorganismer. Det er veldig vanskelig å skille nøyaktig hvilket periodontalt patogen som forårsaker nedbrytning av vev og bein. Som sådan sies det at den første lesjonen bare gjenspeiler "forbedrede aktivitetsnivåer" til vertsresponsmekanismer "som normalt er virksomme i tannkjøttet."
Sunn gingiva er preget av et lite antall leukocytter som vandrer mot gingival sulcus og bor i kryssepitelet . Sparsomme lymfocytter , og plasmaceller spesielt, kan eksistere like etter at de har gått ut av små blodkar dypt inne i det underliggende bindevevet i det myke vevet mellom tennene . Det er imidlertid ingen vevsskade, og tilstedeværelsen av slike celler anses ikke å være en indikasjon på en patologisk forandring . Når de ser på tannkjøttet ser de ut som kniv og en veldig lys rosa eller korallrosa.
Tvert imot viser den første lesjonen økt kapillærpermeabilitet med "veldig stort antall" nøytrofiler som migrerer fra den utvidede gingival plexus til det kryssende epitelet og det underliggende bindevevet (men forblir innenfor rammen av sulkusområdet ) og makrofager og lymfocytter kan også vises. Tap av perivaskulært kollagen oppstår; Det antas at dette skyldes de nedbrytende enzymer som frigjøres av ekstravaserende leukocytter, slik at kollagenet og andre bindevevsfibre som omgir blodårene i området oppløses. Når dette skjer, vil tannkjøttet virke lyse rødt og enten løkformet eller avrundet, fra all overflødig væske som bygger seg opp i det infiserte området.
Den første lesjonen vises innen to til fire dager etter at gingivalvev ble utsatt for plakkakkumulering. Når den ikke blir generert gjennom klinisk eksperimentering, kan det hende at den første lesjonen ikke vises i det hele tatt, og i stedet vises et påvisbart infiltrat som ligner det på den tidlige lesjonen, forklart nedenfor.
Funksjoner ved den første lesjonen:
- Vaskulitt i fartøyer i tilknytning til kryssepitel
- Økt migrasjon av leukocytter til junctional epitel
- Ekstravaskulær tilstedeværelse av serumproteiner, spesielt fibrin
- Endring av den mest koronale delen av kryssepitel
- Tap av perivaskulært kollagen
Tidlig lesjon
Selv om den tidlige lesjonen ikke er helt forskjellig fra den første lesjonen, sies det å omfatte de inflammatoriske endringene som oppstår fra dag fire til syv etter at plakkakkumulering har startet. Det er preget av et modnet leukocytisk infiltrat som hovedsakelig inneholder lymfocytter . Immunoblaster er ganske vanlige i området for infiltrasjon, mens plasmaceller , hvis de er tilstede, bare er i kantene av området. Den tidlige lesjonen kan oppta opptil 15% av bindevevet i marginal gingiva og opptil 60-70% av kollagen kan være oppløst.
Fibroblaster ser ut til å være endret, og viser elektron-lucente kjerner , hovne mitokondrier , vakuolisering av det grove endoplasmatiske retikulum og brudd på cellemembranene , som opptrer opptil tre ganger størrelsen på normale fibroblaster og finnes i forbindelse med lymfocytter av moderat størrelse.
Den tidlige lesjonen viser akutt ekssudativ betennelse; ekssudative komponenter og crevikulære lymfocytter når sine maksimale nivåer mellom dagene 6-12 etter at plakk akkumuleres og gingival betennelse begynner med mengden crevikulær væske som er proporsjonal med størrelsen på reaksjonsstedet i det underliggende bindevevet. Det kryssende epitelet kan til og med bli infiltrert med nok leukocytter slik at det ligner en mikroabses .
Funksjoner ved Early Lesion:
- Aksentuering av trekk ved den første lesjonen, for eksempel det betydelig større tapet av kollagen
- Akkumulering av lymfocytter underliggende for kryssende epitel
- Cytopatiske endringer i residente fibroblaster
- Foreløpig spredning av basalceller i junctional epitel
Etablert lesjon
Kjennetegnet på den etablerte lesjonen er den overveldende tilstedeværelsen av plasmaceller i forhold til de tidligere stadiene av betennelse. Begynnelsen to til tre uker etter den første plakkdannelsen, er den etablerte lesjonen utbredt i både mennesker og dyr og kan ofte sees i forbindelse med plassering av ortodontiske bånd på jeksler .
I likhet med de første og tidlige lesjonene, har den etablerte lesjonen en inflammatorisk reaksjon begrenset til området nær basen av gingival sulcus , men i motsetning til tidligere stadier, viser plasmaceller gruppert rundt blodkar og mellom kollagenfibre utenfor reaksjonens umiddelbare område nettstedet. Mens de fleste plasmaceller produserer IgG , produserer et betydelig antall IgA (og sjelden produserer noen IgM ). Tilstedeværelsen av komplement- og antigen-antistoffkomplekser er tydelig gjennom binde- og epitelvevet.
Det er i den etablerte lesjonen at epitelproliferasjon og apikal migrasjon begynner. Når det gjelder helse, skaper forbindelsesepitelet den mest koronale festingen av tannkjøttvevet til tannen ved eller i nærheten av sementoenamelforbindelsen . Ved den etablerte lesjonen av periodontal sykdom, er bindevevet som ligger ved siden av det kryssende epitelet nesten ødelagt, og unnlater å støtte epitelet og støtte det mot tannoverflaten. Som svar på dette, vokser det kryssende epitelet og vokser inn i de ledige underliggende mellomrom, noe som effektivt får nivået på festet til å migrere mot apikalt, og avslører mer tannstruktur enn det som normalt er synlig supragingivalt (over tannkjøttet) i helse.
Mens mange etablerte lesjoner fortsetter til den avanserte lesjonen (nedenfor), forblir de fleste enten som etablerte lesjoner i flere tiår eller på ubestemt tid; mekanismene bak dette fenomenet er ikke godt forstått.
Funksjoner ved den etablerte lesjonen:
- Overvekt av plasmaceller uten bentap
- Tilstedeværelse av ekstravaskulære immunglobuliner i bindevev og kryssepitel
- Fortsatt tap av kollagen
- Proliferasjon, apikale migrasjon og lateral forlengelse av junctional epitel, med eller uten lomme formasjon
Avansert lesjon
Mange av funksjonene i den avanserte lesjonen er beskrevet klinisk snarere enn histologisk :
- Periodontal lomme formasjon
- Gingival sårdannelse og suppurasjon
- Ødeleggelse av alveolarbenet og periodontal ligament
- Tannmobilitet, drifting og eventuelt tap
Fordi tap av ben gjør sitt første inntrykk i den avanserte lesjonen, likestilles det med periodontitt , mens de tre første lesjonene er klassifisert som gingivitt i nivåer av økende alvorlighetsgrad.
Den avanserte lesjonen er ikke lenger lokalisert til området rundt gingival sulcus, men sprer seg apisk så vel som lateralt rundt en tann og kanskje til og med dypt inn i tannkjøttet . Det er et tett infiltrat av plasmaceller , andre lymfocytter og makrofager . Klyngene av perivaskulære plasmaceller fremgår fortsatt av den etablerte lesjonen. Bein resorberes og produserer arrdannelse og fibrøs endring.
Funksjoner i Advanced Lesion:
- Forlengelse av lesjonen til alveolar bein , periodontal ligament med betydelig bentap
- Fortsatt tap av kollagen
- Cytopatiske endringer i plasmaceller i fravær av endrede fibroblaster
- Dannelse av periodontal lommebok
- Konvertering av benmarg til fibrøst bindevev
Historie
Undersøkelse av årsakene og egenskapene til periodontal sykdom begynte på 1700 -tallet med ren klinisk observasjon, og dette forble den primære formen for undersøkelser langt ut på 1800 -tallet. I løpet av denne tiden ble tegn og symptomer på periodontalsykdommer godt fastslått. I stedet for en enkelt sykdomsenhet, er periodontal sykdom en kombinasjon av flere sykdomsprosesser som deler en felles klinisk manifestasjon. Årsaken inkluderer både lokale og systemiske faktorer. Sykdommen består av en kronisk betennelse forbundet med tap av alveolært bein . Avanserte sykdomsfunksjoner inkluderer pus og ekssudater . Viktige aspekter ved vellykket behandling av periodontal sykdom inkluderer første debridering og vedlikehold av riktig munnhygiene .
Fremkomsten av mikroskopi tillot senere studier utført på begynnelsen av 1800 -tallet å rapportere de histologiske strukturer og trekk ved periodontale lesjoner, men de fleste var begrenset til avanserte stadier av sykdommen. Høy korrelasjon med protozoer Entamoeba gingivalis og Trichomonas tenax ble deretter etablert. Fremskritt innen mikroskopi på 1960-tallet, som fremskritt innen histopatologi og stereologi , tillot forskere å fokusere på tidligere stadier av inflammatoriske prosesser, mens innovasjonen av eksperimentelt indusert periodontal sykdom i både mennesker og dyremodeller muliggjorde mer detaljert forskning på den tidsmessige utviklingen av den patogenesen av plakk-indusert periodontal sykdom.
Historisk sett ble kroniske plakkinduserte periodontale sykdommer delt inn i tre kategorier: subklinisk gingivitt, klinisk gingivitt og periodontal sammenbrudd.
Referanser
Eksterne linker
| Klassifisering |
|---|

