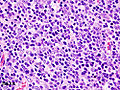
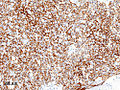
Thymoma - Thymoma
| Thymoma | |
|---|---|
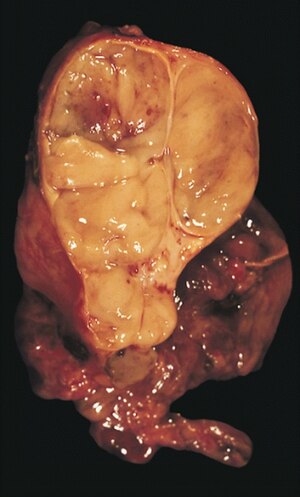 | |
| En innkapslet thymom (blandet lymfocytisk og epitel type) | |
| Spesialitet | Onkologi , kardiotorakskirurgi |
| Vanlig debut | Voksenlivet |
| Behandling | kirurgisk fjerning, cellegift (i ondartede tilfeller). |
Et tymom er en svulst som stammer fra epitelcellene i tymus som regnes som en sjelden malignitet. Thymomas er ofte assosiert med nevromuskulære lidelser som myasthenia gravis ; thymoma finnes hos 20% av pasientene med myasthenia gravis. Når diagnosen er diagnostisert, kan thymomer fjernes kirurgisk. I sjeldne tilfeller av en ondartet svulst kan cellegift brukes.
Tegn og symptomer
En tredjedel av alle mennesker med tymom har symptomer forårsaket av kompresjon av de omkringliggende organene av en ekspansiv masse. Disse problemene kan ha form av overlegen vena cava syndrom , dysfagi (problemer med å svelge), hoste eller brystsmerter .
En tredjedel av pasientene får svulstene sine oppdaget fordi de har en assosiert autoimmun lidelse . Som nevnt tidligere, er den vanligste av disse tilstandene myasthenia gravis (MG); 10–15% av pasientene med MG har tymom, og omvendt har 30-45% av pasientene med thymomas MG. Ytterligere assosierte autoimmune tilstander inkluderer tymomassosiert multiorgan autoimmunitet , ren røde blodlegemer og Good syndrom (tymom med kombinert immunsvikt og hypogammaglobulinemi ). Andre rapporterte tilknytningen til sykdom er med akutt perikarditt , agranulocytose , alopecia areata , ulcerøs kolitt , Cushings sykdom , hemolytisk anemi , limbiske encefalopati , myokarditt , nefrotisk syndrom , panhypopituitarism , pernisiøs anemi , polymyositt , revmatoid artritt , sarkoidose , sklerodermi , sensorimotoriske radikulopati, stiv person syndrom , systemisk lupus erythematosus og tyreoiditt .
En tredjedel til halvparten av alle personer med thymom har ingen symptomer i det hele tatt, og massen blir identifisert på en røntgen- eller CT / CAT-skanning på brystet som er utført for et ikke-relatert problem.
Patologi
Thymoma stammer fra epitelcellepopulasjonen i thymus, og flere mikroskopiske undertyper er nå anerkjent. Det er tre viktigste histologiske typer tymom, avhengig av utseendet til cellene ved mikroskopi:
- Type A hvis epitelcellene har en oval eller fusiform form (mindre lymfocyttall);
- Type B hvis de har en epiteloid form (Type B har tre undertyper: B1 (lymfocytterik), B2 (kortikal) og B3 (epitel).);
- Skriv AB hvis svulsten inneholder en kombinasjon av begge celletyper.
Tymiske kortikale epitelceller har rikelig cytoplasma, vesikulær kjerne med finfordelt kromatin og små nukleoli og cytoplasmatiske filamenter kommer i kontakt med tilstøtende celler. Thymiske medullære epitelceller i kontrast er spindelformet med oval tett kjerne og lite cytoplasma-tymom hvis rekapitulerer kortikale cellefunksjoner mer, antas å være mindre godartet.
Diagnose
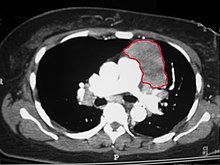

Når det er mistanke om thymom, utføres vanligvis en CT / CAT-skanning for å estimere svulstens størrelse og omfang, og lesjonen samples med en CT-styrt nålbiopsi . Økt vaskulær forbedring på CT-skanninger kan være en indikasjon på malignitet, og det kan også være pleuravleiringer. Begrensede biopsier er forbundet med en veldig liten risiko for pneumomediastinum eller mediastinitt og en enda lavere risiko for å skade hjertet eller store blodkar. Noen ganger metastaserer thymoma for eksempel til underlivet.
Diagnosen stilles via histologisk undersøkelse av en patolog, etter å ha oppnådd en vevsprøve av massen. Endelig tumorklassifisering og iscenesettelse oppnås patologisk etter formell kirurgisk fjerning av tymusvulsten.
Utvalgte laboratorietester kan brukes til å lete etter tilknyttede problemer eller mulig svulst. Disse inkluderer: full blodtelling , proteinelektroforese , antistoffer mot acetylkolinreseptoren (indikerer myasteni), elektrolytter , leverenzymer og nyrefunksjon .
Iscenesettelse
Masaoka Staging System brukes mye og er basert på den anatomiske utbredelsen av sykdommen på tidspunktet for operasjonen:
- I: Helt innkapslet
- IIA: Mikroskopisk invasjon gjennom kapselen i omkringliggende fettvev
- IIB: Makroskopisk invasjon i kapsel
- III: Makroskopisk invasjon i tilstøtende organer
- IVA: Pleurale eller perikardiale implantater
- IVB: Lymfogen eller hematogen metastase til fjerne (ekstratoracale) steder
Behandling
Kirurgi er bærebjelken i behandlingen av thymom. Hvis svulsten tilsynelatende er invasiv og stor, kan preoperativ (neoadjuvant) cellegift og / eller strålebehandling brukes til å redusere størrelsen og forbedre reseksjonsevnen før kirurgi blir forsøkt. Når svulsten er i et tidlig stadium (Masaoka I til IIB), er det ikke nødvendig med ytterligere terapi. Fjerning av thymus hos voksne ser ikke ut til å indusere immunmangel . Hos barn kan imidlertid postoperativ immunitet være unormal, og vaksinasjon for flere smittsomme stoffer anbefales. Invasive tymomer kan kreve ytterligere behandling med strålebehandling og cellegift ( cyklofosfamid , doksorubicin og cisplatin ) .. Tilbakefall av tymom er beskrevet i 10-30% av tilfellene opptil 10 år etter kirurgisk reseksjon, og i de fleste tilfeller kan også pleurale tilbakefall være fjernet. Nylig kan kirurgisk fjerning av pleurale tilbakefall etterfølges av hypertermisk intrathoracic perfusjon kjemoterapi eller intrathoracic hyperthermic perfused cellegift (ITH) .
Prognose
Prognose er mye verre for stadium III eller IV thymomas sammenlignet med stadium I og II svulster. Invasive tymomer kan sjelden også metastasere , vanligvis til pleura , bein , lever eller hjerne i omtrent 7% av tilfellene. En studie fant at litt over 40% av de observerte pasientene med stadium III og IV svulster overlevde i minst 10 år etter diagnosen. Medianalderen til disse pasientene på tidspunktet for thymoma-diagnosen var 57 år.
Pasienter som har gjennomgått tymektomi for tymom, bør advares om mulige alvorlige bivirkninger etter gulfebervaksinasjon. Dette er sannsynligvis forårsaket av utilstrekkelig T-cellerespons på levende svekket gul feber-vaksine. Det er rapportert om dødsfall.
Epidemiologi
Menn og kvinner er like rammet av tymomer. Den typiske alderen ved diagnose er 30–40, selv om tilfeller er beskrevet i alle aldersgrupper, inkludert barn.
Galleri
Se også
Referanser
Eksterne linker
| Klassifisering | |
|---|---|
| Eksterne ressurser |