Basalcellekarsinom - Basal-cell carcinoma
| Basalcellekarsinom | |
|---|---|
| Andre navn | Basalcellet hudkreft, basaliom |
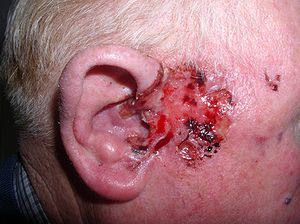 | |
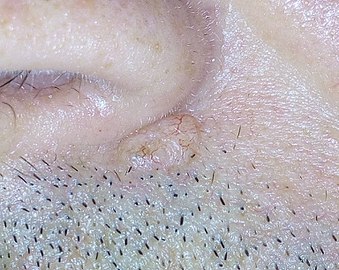
| Et sårbasert basalcellekarsinom nær øret til en 75 år gammel mann | |
| Spesialitet | Dermatologi , onkologi |
| Symptomer | Smertefritt hevet hudområde som kan være skinnende med et lite blodkar som løper over det eller sårdannelse |
| Risikofaktorer | Lys hud , ultrafiolett lys , strålebehandling , arsen , dårlig immunfunksjon |
| Diagnostisk metode | Undersøkelse, hudbiopsi |
| Differensialdiagnose | Milia , seboreisk keratose , melanom , psoriasis |
| Behandling | Kirurgisk fjerning |
| Prognose | God |
| Frekvens | ~ 30% av hvite mennesker på et tidspunkt (USA) |
| Dødsfall | Sjelden |
Basalcellekarsinom ( BCC ), også kjent som basalcellekreft , er den vanligste typen hudkreft . Det fremstår ofte som et smertefritt hevet hudområde, som kan være skinnende med små blodårer som løper over det . Det kan også presentere seg som et hevet område med sårdannelse . Basalcellekreft vokser sakte og kan skade vevet rundt det, men det vil neppe spre seg til fjerne områder eller føre til død.
Risikofaktorer inkluderer eksponering for ultrafiolett lys , lysere hud , strålebehandling , langvarig eksponering for arsen og dårlig immunsystemfunksjon . Eksponering for UV -lys i barndommen er spesielt skadelig. Solarier har blitt en annen vanlig kilde til ultrafiolett stråling. Diagnosen avhenger ofte av hudundersøkelse, bekreftet av vevsbiopsi .
Det er fortsatt uklart om solkrem påvirker risikoen for basalcellekreft. Behandlingen er vanligvis ved kirurgisk fjerning. Dette kan være ved enkel eksisjon hvis kreften er liten; Ellers anbefales Mohs kirurgi generelt. Andre alternativer inkluderer elektrodesikasjon og curettage , kryokirurgi , lokal kjemoterapi , fotodynamisk terapi , laseroperasjon eller bruk av imiquimod , en lokal immunaktiverende medisin. I de sjeldne tilfellene der fjern spredning har skjedd, kan cellegift eller målrettet terapi brukes.
Basalcellekreft utgjør minst 32% av alle kreftformer globalt. Av andre hudkreftformer enn melanom er omtrent 80% basalcellekreft. I USA påvirkes omtrent 35% av hvite menn og 25% av hvite kvinner av BCC på et eller annet tidspunkt i livet.
Tegn og symptomer
Personer med et basalcellet karsinom har vanligvis en skinnende, perlehudsknute . Imidlertid kan overfladisk basalcellekreft presentere seg som en rød flekk som ligner eksem . Infiltrerende eller morfeaform basalcellekreft kan oppstå som hudfortykning eller arrvev -noe som gjør diagnosen vanskelig uten å bruke taktil følelse og hudbiopsi . Det er ofte vanskelig å visuelt skille basal celle kreft fra acne arr, actinic elastosis , og nylig cryodestruction betennelse .
Årsaken
Flertallet av basalcellekarsinomer forekommer på soleksponerte områder av kroppen.
Patofysiologi

Basalcellekarsinomer anses for øyeblikket å ha opprinnelse fra folliculo-sebaceous-apocrine bakterien, også kjent som trichoblast . Differensialdiagnosen med trikoblastisk karsinom , en sjelden ondartet form for trikoblastom , kan være utfordrende. Alternativt er et argument at basalcellekarsinom er trikoblastisk karsinom. Overeksponering for sol fører til dannelse av tymindimerer , en form for DNA -skade. Selv om DNA-reparasjon fjerner mest UV-indusert skade, er ikke alle tverrbindinger fjernet. Det er derfor kumulativ DNA -skade som fører til mutasjoner . Bortsett fra mutagenesen deprimerer overeksponering for sollys det lokale immunsystemet , muligens redusert immunovervåking for nye tumorceller.
Basalcellekarsinomer kan ofte komme i forbindelse med andre lesjoner i huden, for eksempel aktinisk keratose , seboreisk keratose , plateepitelkarsinom . I en liten andel av tilfellene utvikler basalcellekarsinom seg også som et resultat av basalcellet nevus syndrom , eller Gorlin syndrom, som også er preget av keratocystiske odontogene svulster i kjeve, palmar eller plantar (fotsåle) groper, forkalkning av falx cerebri (i senterlinjen i hjernen) og avvik i ribbeina. Årsaken til dette syndromet er en mutasjon i PTCH1 -tumorundertrykkelsesgenet som ligger i kromosom 9q22.3, som hemmer pinnsvinets signalvei . En mutasjon i SMO- genet, som også er på pinnsvinet, forårsaker også basalcellekarsinom.
Diagnose
For å diagnostisere basalcellekarsinomer utføres en hudbiopsi for histopatologiske analyser. Den vanligste metoden er en barberingsbiopsi under lokalbedøvelse . De fleste nodulære basalcellekreftformer kan diagnostiseres klinisk; Andre varianter kan imidlertid være svært vanskelige å skille fra godartede lesjoner som intradermal naevus , sebaceomer , fibrøse papler , tidlige akne arr og hypertrofisk arrdannelse . Eksfoliative cytologimetoder har høy sensitivitet og spesifisitet for å bekrefte diagnosen basalcellekarsinom når klinisk mistanke er høy, men uklar brukbarhet ellers.
Kjennetegn
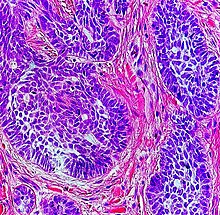
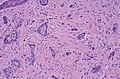
Basalcellekarsinomceller ser ut som epidermale basalceller, og er vanligvis godt differensiert.
I usikre tilfeller kan immunhistokjemi ved bruk av BerEP4 brukes, med høy sensitivitet og spesifisitet ved påvisning av bare BCC -celler.
Hovedklasser
Basalcellekarsinom kan stort sett deles inn i tre grupper, basert på vekstmønstre.
- Overfladisk basalcellet karsinom, tidligere referert til in situ basalcellekarsinom, er preget av en overfladisk spredning av neoplastiske basalceller. Denne svulsten reagerer generelt på emnekjemoterapi, for eksempel imiquimod eller fluorouracil .
- Infiltrativt basalcellet karsinom, som også omfatter morpheaform og mikronodulær basalcellekreft, er vanskeligere å behandle med konservative metoder, gitt dens tendens til å trenge inn i dypere hudlag.
- Nodulært basalcellet karsinom inkluderer de fleste av de resterende kategoriene av basalcellekreft. Det er ikke uvanlig å støte på heterogene morfologiske trekk innenfor den samme svulsten.
Nodulært basalcellet karsinom
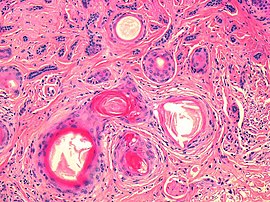
Nodulært basalcellet karsinom (også kjent som "klassisk basalcellet karsinom") står for 50% av alt BCC. Det forekommer oftest på de soleksponerte områdene i hode og nakke. Histopatologi viser aggregater av basaloidceller med veldefinerte grenser, som viser en perifer palisering av celler og en eller flere typiske kløfter. Slike kløfter er forårsaket av krymping av mucin under fiksering og farging av vev. Sentral nekrose med eosinofile, granulære trekk kan også være til stede, så vel som mucin. De tunge aggregatene av mucin bestemmer en cystisk struktur. Kalsifisering kan også være tilstede, spesielt ved langvarige lesjoner. Mitotisk aktivitet er vanligvis ikke så tydelig, men en høy mitotisk hastighet kan være tilstede i mer aggressive lesjoner. Adenoidal BCC kan klassifiseres som en variant av NBCC, preget av basaloidceller med en retikulert konfigurasjon som strekker seg inn i dermis.
Andre undertyper
Andre mer spesifikke undertyper av basalcellekarsinom inkluderer:
| Type | Histopatologi | Andre egenskaper | Bilde |
|---|---|---|---|
| Cystisk basalcellekarsinom | Morfologisk preget av kuppelformede, blågrå cystiske knuter. |
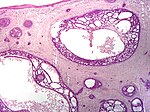
|
|
| Morpheaform basalcellet karsinom (også kjent som "cicatricial basal-cell carcinoma" og "morphoeic basal-cell carcinoma") | Smale tråder og reir av basaloidceller, omgitt av tett sklerotisk stroma. | Aggressiv |

|
| Infiltrativt basalcellet karsinom | Dyp infiltrasjon. | Aggressiv | |
| Mikronodulært basalcellet karsinom | Små og tett mellomliggende reir. |
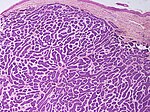
|
|
| Overfladisk basalcellet karsinom (også kjent som "overfladisk multisentrisk basalcellet karsinom") | Forekommer oftest på bagasjerommet og fremstår som en erytematøs flekk. |
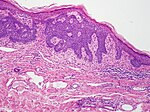
|
|
| Pigmentert basalcellet karsinom viser økt melanisering. | Omtrent 80% av alt basalcellekarsinom på kinesisk er pigmentert mens denne undertypen er uvanlig hos hvite mennesker . | ||
| Gnagersår (også kjent som et " Jakobs sår") | Nodulær, med sentral nekrose. | Vanligvis en stor hudskade med sentral nekrose. | |
| Fibroepithelioma av Pinkus | Anastomoserende epitelstrenger i et fenestrert mønster | Forekommer oftest på korsryggen. |
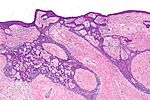
|
| Polypoid basalcellet karsinom | Exophytic knuter ( polypp -lignende strukturer) | Vanligvis på hode og nakke. | |
| Porelignende basalcellekarsinom | Ligner en forstørret pore- eller stjernehull. | ||
| Avvikende basalcellekarsinom | Fravær av noen tilsynelatende kreftfremkallende faktor, og som forekommer på ulike steder som pungen , vulva , perineum , brystvorte og axilla . |
Aggressivitet mønstre
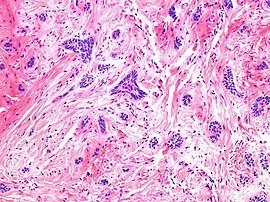
Det er hovedsakelig tre mønstre av aggressivitet, hovedsakelig basert på sammenhengen mellom kreftceller:
| Lavt aggressivt mønster | Middels aggressivt mønster | Meget aggressivt mønster |
|---|---|---|
|
|
|
|
Differensialdiagnoser
| Differensialdiagnose | Patologiske trekk | Bilde |
|---|---|---|
| Hårsekk | Perifere seksjoner kan se ut som reir, men viser ikke atypia, kjerner er mindre, og serielle seksjoner vil avsløre resten av hårsekken. |

|
| Plateepitelkarsinom i huden | Plateepitelkarsinom i huden skiller seg generelt ut ved for eksempel relativt mer cytoplasma, dannelse av horncyster og fravær av palisader og spaltede formasjoner. Likevel betyr en høy prevalens en relativt høy forekomst av grensetilfeller, for eksempel basalcellekarsinom med plateepitelmetaplasi (H & E-flekk til venstre i bildet). BerEP4-farging hjelper i slike tilfeller, og flekker bare basalcellekarsinomceller (til høyre i bildet). |
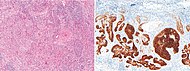
|
| Trichoblastoma | Fravær av spalte, rudimentære hårspirer, papillære mesenkymale kropper. |

|
| Adenoid cystisk karsinom | Mangel på basaloidceller i perifere palisader; adenoid-cystisk lesjon uten forbindelse til epidermis; fravær av artefaktiske kløfter |

|
| Mikrocystisk adnexal karsinom | Blandede keratinocytter, keratincyster, duktal differensiering. BerEp4- (i 60% av tilfellene), CEA+, EMA+ |
|
| Trichoepithelioma | Felger av kollagenbunter, forkalkning, follikulær/talg/infundibulær differensiering og kuttede gjenstander. Cytokeratin (CK) 20+, p75+, Pleckstrin homologilignende domenefamilie Et medlem 1+(PHLDA1+), vanlig akutt lymfoblastisk leukemiantigen+(CD10+) i tumorstroma, CK 6-, Ki-67- og Androgen Rceptor- (AR- ) |
|
| Merkel cellekreft | Celler arrangert i et diffust, trabekulært og/eller nestet mønster, som også involverer subcutis. Mus Anti-Cytokeratin (CAM) 5.2+, CK20+, S100-, humant leukocytt vanlig antigen- (LCA-), skjoldbrusk transkripsjonsfaktor 1- (TTF1-) |

|
Radikalitet
I mistenkte, men usikre BCC -celler nær reseksjonsmarginene , kan immunhistokjemi med BerEp4 markere BCC -cellene .
Forebygging
Basalcellekarsinom er en vanlig hudkreft og forekommer hovedsakelig hos pasienter med lys hud med en familiehistorie av denne kreften. Sollys er en faktor i omtrent to tredjedeler av disse kreftformene; Derfor anbefaler leger solkremer med minst SPF 30. Imidlertid fant en Cochrane-gjennomgang som undersøkte effekten av solbeskyttelse (kun solkrem) for å forhindre utvikling av basalcellekarsinom eller kutan plateepitelkarsinom at det ikke var tilstrekkelig bevis for å demonstrere om solkrem var effektiv for forebygging av en av disse keratinocytt-avledede kreftformene. Gjennomgangen uttalte til slutt at sikkerheten til disse resultatene var lav, så fremtidige bevis kan godt endre denne konklusjonen. En tredjedel forekommer i ikke-soleksponerte områder; således, er det patogenesen mer kompleks enn UV-eksponering som det årsaken.
Bruk av et kjemoterapeutisk middel som 5-Fluorouracil eller imiquimod kan forhindre utvikling av hudkreft. Det anbefales vanligvis til personer med omfattende solskader, historie med flere hudkreftformer eller rudimentære kreftformer (dvs. solkeratose). Det gjentas ofte hvert 2. til 3. år for ytterligere å redusere risikoen for hudkreft.
Behandling
Følgende metoder brukes for behandling av basalcellekarsinom (BCC):
Standard kirurgisk eksisjon
Kirurgi for å fjerne det basalcellekarsinom-berørte området og huden rundt antas å være den mest effektive behandlingen. En ulempe med standard kirurgisk eksisjon er en rapportert høyere tilbakefallshastighet for basalcellekreft i ansiktet, spesielt rundt øyelokk, nese og ansiktsstrukturer. Det er ingen klar tilnærming eller klar forskning som sammenligner effektiviteten av Mohs mikrografiske kirurgi kontra kirurgisk eksisjon for BCC i øyet.
For basalcellekarsinomeksisjoner på underleppen kan såret dekkes med en keystone -klaff. En keystone -klaff oppnås ved å lage en klaff under defekten og trekke den overlegent for å dekke såret. Dette kan utføres hvis det er nok slapphet i huden til å dekke feilen og tilstrekkelig blodtilførsel til klaffen.
Mohs kirurgi
For dårlig definert eller tilbakevendende basalcellekreft i ansiktet etter tidligere operasjon, bør det vurderes spesiell kirurgisk margkontrollert behandling ( CCPDMA -fullstendig perifer og dyp marginvurdering ) ved bruk av frossen snitthistologi ( Mohs kirurgi er en av metodene). Faktisk fant en studie fra 2008 at det var et godt alternativ for både primær og høyrisiko tilbakevendende BCC.
Mohs kirurgi (eller Mohs mikrografisk kirurgi) er en poliklinisk prosedyre, som ble utviklet av Frederic E. Mohs på 1940 -tallet, der svulsten blir kirurgisk fjernet og deretter umiddelbart undersøkt under et mikroskop. Det er en form for patologi behandling kalt CCPDMA . Basen og kantene undersøkes mikroskopisk for å verifisere tilstrekkelige marginer før kirurgisk reparasjon av stedet. Hvis marginene er utilstrekkelige, fjernes mer fra pasienten til marginene er tilstrekkelige. Det brukes også for plateepitelkarsinom ; Imidlertid er helbredelsesfrekvensen ikke så høy som Mohs-kirurgi for basalcellet karsinom.
Patologen som behandler prøven med frossen seksjon bør kutte flere seksjoner gjennom blokken for å minimere falsk negativ feilrate. Eller man bør bare behandle vevet ved å bruke en metode som tilnærmer seg Mohs -metoden (beskrevet i de fleste grunnleggende histopatologiske lærebøker eller beskrevet i denne referansen) under frossen seksjonsbehandling. Dessverre er disse metodene vanskelige når de brukes på frosne seksjoner; og de er veldig kjedelige å behandle. Når du ikke bruker frossen seksjon, kan kirurgen måtte vente en uke eller mer før han informerer pasienten hvis mer svulst er igjen, eller hvis den kirurgiske marginen er for smal. En ny operasjon må utføres for å fjerne den gjenværende eller potensielle gjenværende svulsten når kirurgen informerer pasienten om den positive eller smale kirurgiske margen på den kirurgiske patologirapporten.
De fleste standardeksjoner som utføres på en plastisk kirurg eller hudlege, sendes til et eksternt laboratorium for standard bearbeidingsmetode for brød. Med denne metoden er det sannsynlig at mindre enn 5% av den kirurgiske marginen blir undersøkt, ettersom hver vevskive bare er 6 mikrometer tykk, oppnås omtrent 3 til 4 serielle skiver per seksjon, og bare omtrent 3 til 4 seksjoner oppnås per prøve.
Kryokirurgi
Kryokirurgi er en gammel metode for behandling av mange hudkreftformer. Når den brukes nøyaktig med en temperatursonde og kryoterapiinstrumenter , kan det resultere i en veldig god kur. Ulemper inkluderer mangel på marginkontroll, vevsnekrose, over eller under behandling av svulsten og lang restitusjonstid. Totalt sett er det tilstrekkelige data til å betrakte kryokirurgi som en rimelig behandling for BCC. Det er imidlertid ingen gode studier som sammenligner kryokirurgi med andre modaliteter, spesielt med Mohs -kirurgi , eksisjon eller elektrodesikasjon og curettage, slik at det ikke kan konkluderes om kryokirurgi er like effektivt som andre metoder. Det er heller ingen bevis på om cureting av lesjonene før kryokirurgi påvirker effekten av behandlingen. Flere lærebøker er utgitt om terapien, og noen få leger bruker fortsatt behandlingen på utvalgte pasienter.
Elektrodesikasjon og curettage
Elektrodesikasjon og curettage (EDC, også kjent som curettage og cautery, bare curettage) oppnås ved å bruke en rund kniv, eller curette, for å skrape bort den myke kreften. Huden blir deretter brent med en elektrisk strøm. Dette myker huden ytterligere, slik at kniven kan skjære dypere med neste lag med curettage. Syklusen gjentas, med en sikkerhetsmargin for curettage av normal hud rundt den synlige svulsten. Denne syklusen gjentas 3 til 5 ganger, og den frie hudmargen som behandles er vanligvis 4 til 6 mm. Kureringshastigheten er veldig brukeravhengig og avhenger også av svulstens størrelse og type. Infiltrative eller morfeaforme BCC kan være vanskelig å utrydde med EDC. Vanligvis brukes denne metoden på kosmetisk uviktige områder som bagasjerommet (torso). Noen leger mener at det er akseptabelt å bruke EDC overfor eldre pasienter over 70 år. Men med økende levealder kan et slikt objektivt kriterium ikke støttes. Kureringshastigheten kan variere, avhengig av aggressiviteten til EDC og den frie marginen som behandles. Noen tar til orde for curettage alene uten elektrodesikasjon, og med samme herdingshastighet.
Kjemoterapi
Noen overfladiske kreftformer reagerer på lokal terapi med 5-fluorouracil , et kjemoterapimiddel . Man kan forvente mye betennelse med denne behandlingen. Kjemoterapi følger ofte Mohs-kirurgi for å eliminere det gjenværende overfladiske basalcellet karsinom etter at den invasive delen er fjernet. 5-fluorouracil har mottatt FDA-godkjenning.
Å fjerne den gjenværende overfladiske svulsten med kirurgi alene kan resultere i store og vanskelige å reparere kirurgiske defekter. Man venter ofte en måned eller mer etter operasjonen før man starter med ammunoterapi eller cellegift for å sikre at det kirurgiske såret har grodd tilstrekkelig. Noen mennesker [som?] Går inn for bruk av curettage (se EDC nedenfor) først, etterfulgt av cellegift. Disse eksperimentelle prosedyrene er ikke standardbehandling.
Vismodegib og sonidegib er legemidler godkjent for spesialbehandling av BCC, men er dyre og kan ikke brukes hos gravide.
Itrakonazol , tradisjonelt en soppdrepende medisin, har også fått ny oppmerksomhet for potensiell bruk ved behandling av BCC, spesielt de som ikke kan fjernes kirurgisk. Det har klinisk bevis på at itrakonazol har effekt enten alene eller når det kombineres med vismodegib/sonidegib for primær og tilbakevendende BCC. Det er én case -rapport om effekt ved metastatisk BCC.
Immunterapi
Denne teknikken bruker kroppens immunsystem for å drepe kreftceller. Forbedring av immunsystemet fungerer ut til kreftcellene og behandler hudkreft.
Aktuell behandling med 5% Imiquimod krem (IMQ), med fem applikasjoner per uke i seks uker, har en rapportert 70–90% suksessrate ved å redusere, til og med fjerne, BCC [basalcellekarsinom]. Imiquimod har mottatt FDA-godkjenning, og aktuell IMQ er godkjent av European Medicines Agency for behandling av små overfladiske basalcellekarsiner. Off label bruk av imiquimod på invasivt basalcellet karsinom er rapportert. Imiquimod kan brukes før operasjonen for å redusere størrelsen på karsinomet.
Noen går inn for bruk av imiquimod før Mohs -operasjonen for å fjerne den overfladiske komponenten av kreften.
Forskning tyder på at behandling med Euphorbia peplus , en vanlig hageukrud , kan være effektiv. Det australske biofarmasøytiske selskapet Peplin utvikler dette som aktuell behandling for BCC.
Stråling
Strålebehandling kan leveres enten som ekstern strålebehandling eller som brachyterapi (for det meste intern strålebehandling). Selv om strålebehandling vanligvis brukes hos eldre pasienter som ikke er kandidater til kirurgi, brukes den også i tilfeller der kirurgisk eksisjon vil være skjemmende eller vanskelig å rekonstruere (spesielt på nesetippen og neseborene). Strålebehandling med ekstern stråling tar ofte så få som 5 besøk til så mange som 25 besøk. Vanligvis, jo flere besøk som er planlagt for terapi, desto mindre komplikasjon eller skade gjøres det normale vevet som støtter svulsten. Strålebehandling kan også være nyttig hvis kirurgisk eksisjon er utført ufullstendig eller hvis patologirapporten etter operasjonen antyder høy risiko for tilbakefall, for eksempel hvis nerveinndragelse er påvist. Cure rate kan være så høy som 95% for liten svulst, eller så lav som 80% for store svulster. En variant av ekstern brachyterapi er epidermal radioisotopterapi (f.eks. Med 188 Re i form av Rhenium-SCT). Det brukes i henhold til de generelle indikasjonene for brachyterapi og spesielt komplekse lokaliseringer eller strukturer (f.eks. Øreflipp) samt kjønnsorganene.
Vanligvis behandles tilbakevendende svulster etter stråling med kirurgi, og ikke med stråling. Videre strålebehandling vil ytterligere skade normalt vev, og svulsten kan være motstandsdyktig mot ytterligere stråling. Strålebehandling kan være kontraindisert for behandling av nevoid basalcellet karsinomsyndrom . En studie fra 2008 rapporterte at strålebehandling er passende for primære BCC og tilbakevendende BCC, men ikke for BCC som har gjentatt seg etter tidligere strålebehandling.
Fotodynamisk terapi
Fotodynamisk terapi (PDT) er en ny metode for behandling av basalcellet karsinom, som administreres ved bruk av fotosensibilisatorer til målområdet. Når disse molekylene aktiveres av lys, blir de giftige, og ødelegger derfor målcellene. Metylaminolevulinat er godkjent av EU som fotosensibilisator siden 2001. Denne terapien brukes også i andre hudkrefttyper. Studien fra 2008 rapporterte at PDT var et godt behandlingsalternativ for primære overfladiske BCC og rimelig for primær lavrisiko nodulære BCC, men et "relativt dårlig" alternativ for høyrisikoskader.
Prognose
Prognosen er utmerket hvis den riktige behandlingsmetoden brukes ved tidlig primær basalcellekreft. Tilbakevendende kreft er mye vanskeligere å kurere, med en høyere tilbakevendende frekvens med noen behandlingsmetoder. Selv om basalcellekarsinom sjelden metastaserer , vokser det lokalt med invasjon og ødeleggelse av lokalt vev. Kreften kan påvirke vitale strukturer som nerver og føre til tap av følelse eller tap av funksjon eller sjelden død . De aller fleste tilfellene kan behandles med hell før alvorlige komplikasjoner oppstår. Gjentakelsesraten for behandlingsalternativene ovenfor varierer fra 50 prosent til 1 prosent eller mindre.
Epidemiologi
Basalcellekreft er en svært vanlig hudkreft. Det er mye mer vanlig hos mennesker med lys hud med en familiehistorie med basalcellekreft og øker forekomsten nærmere ekvator eller i større høyder. Det er omtrent 800 000 nye tilfeller årlig bare i USA . Opptil 30% av de hvite utvikler basalcellekarsinomer i løpet av livet. I Canada er den vanligste hudkreften basalcellet karsinom (så mye som en tredjedel av alle kreftdiagnoser), som rammer 1 av 7 individer i løpet av livet.
I USA utvikler omtrent 3 av 10 hvite mennesker et basalcellet karsinom i løpet av livet. Denne svulsten står for omtrent 70% av ikke-melanom hudkreft. I 80 prosent av alle tilfeller påvirker basalcellekarsinom huden i hode og nakke. Videre ser det ut til å være en økning i forekomsten av basalcellekreft i stammen de siste årene.
Mest sporadisk BCC oppstår i små mengder på soleksponert hud hos mennesker over 50 år, selv om yngre mennesker også kan bli påvirket. Utviklingen av flere basalcellekreft i en tidlig alder kan indikere nevoid basalcellekarsinomsyndrom , også kjent som Gorlin syndrom.
Merknader
Referanser
Eksterne linker
| Klassifisering | |
|---|---|
| Eksterne ressurser |