Brystimplantat - Breast implant
| Brystimplantat | |
|---|---|
|
En video av en lege som markerer brystet for implantater.
| |
| Spesialitet | Plastisk kirurgi |
Et brystimplantat er en protese som brukes til å endre størrelse, form og kontur av en persons bryst . Ved rekonstruktiv plastisk kirurgi kan brystimplantater plasseres for å gjenopprette et naturlig bryst etter en mastektomi , for å korrigere medfødte defekter og deformiteter i brystveggen eller, kosmetisk, for å forstørre brystets utseende gjennom brystforstørrelsesoperasjon .
Komplikasjoner av implantater kan omfatte brystsmerter , hudendringer, infeksjon, brudd og væskesamling rundt brystet.
Det er fire generelle typer brystimplantater, definert av fyllmaterialet: saltoppløsning, silikongel, strukturert og sammensatt fyllstoff. Saltvannsimplantatet har et elastomer silikonskall fylt med steril saltoppløsning under operasjonen; silikonimplantatet har et silikonskall av elastomer forhåndsfylt med viskøs silikongel ; strukturerte implantater bruker nestede silikonskall av elastomer og to saltvannsfylte lumen; og implantatene for den alternative sammensetningen inneholdt diverse fyllstoffer, slik som soyamelje eller polypropylenstreng .
I kirurgisk praksis, for rekonstruksjon av et bryst, er vevsutvidelsesenheten en midlertidig brystprotese som brukes til å danne og etablere en implantatlomme for det fremtidige permanente brystimplantatet. For korrigering av mannlige brystdefekter og deformiteter er brystimplantatet brystprotesen som brukes til rekonstruksjon og estetisk reparasjon av en manns brystvegg (se: gynekomasti og mastopexy ).
Bruker
En mammoplastikkprosedyre for plassering av brystimplantater har tre formål:
- primær rekonstruksjon: erstatning av brystvev skadet av traumer ( sløv , penetrerende , blast ), sykdom ( brystkreft ) og mislykket anatomisk utvikling ( tuberøs brystdeformitet ).
- revisjon og rekonstruksjon: å revidere (korrigere) utfallet av en tidligere brystrekonstruksjon.
- primær forstørrelse: å estetisk øke størrelsen, formen og følelsen av brystene.
Den operasjonsstuen (OR) tidspunktet for post- mastektomi rekonstruksjon , og av brystforstørrelse operasjon bestemmes ved den fremgangsmåte som anvendes, typen av innsnitt, bryst implantat (type og materiale), og bryst nasjonale av implantatet lommen.
Nyere forskning har indikert at mammografi ikke bør utføres med en større frekvens enn den som brukes ved normal prosedyre hos pasienter som gjennomgår brystkirurgi, inkludert brystimplantat, forstørrelse, mastopeksy og brystreduksjon.
Psykologi
Den brystforstørrelse pasienten er vanligvis en ung kvinne som personlighetsprofil indikerer psykiske plager om hennes personlige utseende og hennes kroppslige selvbilde , og en historie av å ha utholdt kritikk (mobbing) om estetikk i hennes person. Studiene Body Image Concerns of Breast Augmentation Pasients (2003) og Body Dysmorphic Disorder and Cosmetic Surgery (2006) rapporterte at kvinnen som gjennomgikk en brystforstørrelsesoperasjon også hadde gjennomgått psykoterapi , fått lav selvfølelse , presentert hyppige forekomster av psykologisk depresjon , hadde forsøkte selvmord og led av kroppsdysmorfi , en type psykisk lidelse.
Postoperative pasientundersøkelser om mental helse og livskvalitet, rapporterte forbedret fysisk helse, fysisk utseende, sosialt liv, selvtillit, selvfølelse og tilfredsstillende seksuell funksjon . Videre rapporterte kvinnene langvarig tilfredshet med brystimplantatutfallet; noen til tross for å ha fått medisinske komplikasjoner som krevde kirurgisk revisjon, enten korrigerende eller estetisk. På samme måte hadde 8 prosent av pasientene i brystforstørrelse i Danmark en psykologisk sykehusinnleggelse før operasjonen.
I 2008 rapporterte den langsgående studien Overdødelighet fra selvmord og andre eksterne dødsårsaker blant kvinner med kosmetiske brystimplantater (2007) at kvinner som søkte brystimplantater har nesten tre ganger så stor risiko for å begå selvmord som kvinner som ikke har søkt bryst implantater. Sammenlignet med standard selvmordsrate for kvinner i befolkningen generelt, forble selvmordsraten for kvinner med forstørrede bryster konstant til 10 år etter implantasjon, men den økte til 4,5 ganger større ved 11-årsmerket, og så forble til 19-årsmerket, da det økte til 6 ganger større ved 20-år etter implantasjon. I tillegg til selvmordsrisikoen, hadde kvinner med brystimplantater også en tredoblet dødsrisiko på grunn av alkoholisme og misbruk av reseptbelagte legemidler. Selv om syv studier statistisk har knyttet en kvinnes brystforstørrelse til en større selvmordsrate, indikerer forskningen at brystforstørrelse ikke øker dødeligheten; og at det i første omgang er den psykopatologisk tilbøyelige kvinnen som er mer sannsynlig å gjennomgå en brystforstørrelsesprosedyre .
Studien Effect of Breast Augmentation Mammoplasty on Self-Esteem and Sexuality: A Quantitative Analysis (2007), rapporterte at kvinnene tilskrev deres forbedrede selvbilde , selvfølelse og økte, tilfredsstillende seksuelle funksjon til å ha gjennomgått brystforstørrelse; årskullet, i alderen 21–57 år, gjennomsnittlig postoperativ selvtillitøkning som varierte fra 20,7 til 24,9 poeng på 30-punkts Rosenberg selvfølelsesskala , som data støttet 78,6 prosent økning i kvinnens libido , i forhold til hennes libido-nivå før operasjonen. Derfor, før plastikkirurgen godtar operasjonen, vurderer og vurderer kvinnens psykiske helse å avgjøre om brystimplantater kan påvirke hennes selvfølelse og seksuelle funksjon positivt .
Komplikasjoner
Den plastisk kirurgiske plassering av bryst implantater, enten for rekonstruksjon eller for estetiske formål , presenterer den samme helserisikoene som er felles for kirurgi , slik som negativ reaksjon på anestesi , hematom (postoperativ blødning), sent hematom (postoperativ blødning etter 6 måneder eller mer), serom (væskeansamling), nedbrytning på snittstedet (sårinfeksjon). Komplikasjoner som er spesifikke for brystforstørrelse inkluderer brystsmerter, endret følelse, hindret ammefunksjon, synlig rynke, asymmetri, tynning av brystvev og symmasti , "brødlaff" av bysten som avbryter det naturlige planet mellom brystene. Spesifikke behandlinger for komplikasjoner av innbyggende brystimplantater - kapselkontraktur og kapselbrudd - er periodisk MR -overvåking og fysiske undersøkelser. Videre kan komplikasjoner og reoperasjoner knyttet til implantasjonskirurgi og vevsutvidere (implantatplassholdere under operasjonen) forårsake ugunstig arrdannelse hos omtrent 6–7 prosent av pasientene. Statistisk sett krevde 20 prosent av kvinnene som gjennomgikk kosmetisk implantasjon, og 50 prosent av kvinnene som gjennomgikk brystrekonstruksjon implantasjon, sin eksplantering ved 10-årsmerket.
Sikkerhet
I begynnelsen av 1990-årene gjennomgikk de nasjonale helsedepartementene i de listede landene de aktuelle studiene for årsakssammenhenger mellom brystimplantater av silikongel og systemiske og autoimmune sykdommer. Den kollektive konklusjonen er at det ikke er bevis for en årsakssammenheng mellom implantasjon av silikonbrystimplantater og noen av sykdommene. Den danske studien Langsiktig helsetilstand for danske kvinner med silikonbrystimplantater (2004) rapporterte at kvinner som hadde brystimplantater i gjennomsnitt 19 år, ikke hadde større sannsynlighet for å rapportere et overdreven antall revmatiske sykdomssymptomer enn kvinnene på kontrollgruppe. Oppfølgingsstudien Mortality Rates Among Augmentation Mammoplasty Pasients: An Update (2006) rapporterte redusert standardisert dødelighet og økt risiko for lungekreftdød blant brystimplantatpasienter, enn blant pasienter for andre typer plastikkirurgi; dødelighetsforskjellene ble tilskrevet tobakkrøyking . Studien Dødelighet blant kanadiske kvinner med kosmetiske brystimplantater (2006), om lag 25 000 kvinner med brystimplantater, rapporterte 43 prosent lavere brystkreft blant dem enn blant befolkningen generelt, og en lavere risiko enn kreft enn gjennomsnittet for kreft .
| År | Land | Systemisk gjennomgangsgruppe | Konklusjoner |
|---|---|---|---|
| 1991–93 | Storbritannia | Independent Expert Advisory Group (IEAG) | Det var ingen tegn på økt risiko for bindevevssykdom hos pasienter som hadde gjennomgått plassering av brystimplantat av silikongel, og ingen grunn til å endre hverken brystimplantatpraksis eller retningslinjer i Storbritannia |
| 1996 | forente stater | US Institute of Medicine (IOM) | Det var "utilstrekkelig bevis for en sammenheng mellom silikongel- eller saltvannsfylte brystimplantater med definert bindevevssykdom." |
| 1996 | Frankrike | Agence Nationale pour le Developpement de l'Evaluation Medicale (ANDEM) [National Agency for Medical Development and Evaluation] | Fransk original: "Nous n'avons pas observé de connectivité ni d'autre pathologie auto-immune susceptible d'être directement ou indirectement induite par la présence d'un implant mammaire en particulier en gel de silicone ...."
Engelsk oversettelse: "Vi observerte ikke bindevevssykdommer som var direkte eller indirekte assosiert med tilstedeværelsen av et brystimplantat, spesielt et av silikongel ...." |
| 1997 | Australia | Evalueringskomité for terapeutiske enheter (TDEC) | Den "nåværende litteraturen av høy kvalitet antyder at det ikke er noen sammenheng mellom brystimplantater og bindevevssykdomslignende syndromer (atypiske bindevevssykdommer)." |
| 1998 | Tyskland | Forbundsinstituttet for medisin og medisinske produkter | Rapporterte at "brystimplantater av silikon verken forårsaker autoimmune sykdommer eller revmatiske sykdommer og ikke har noen ugunstig effekt på graviditet, ammingsevne eller helsen til barn som ammes. Det er ingen vitenskapelig bevis for eksistensen av silikonallergi , silikonforgiftning, atypiske silikonsykdommer eller en ny silikon sykdom. " |
| 2000 | forente stater | Føderal domstol beordret anmeldelse | "Ingen bevis på en sammenheng mellom ... silikongelfylte brystimplantater spesifikt, og noen av de individuelle CTDene, alle bestemte CTDer kombinert eller andre autoimmun eller revmatiske tilstander." |
| 2000 | Den Europeiske Union | European Committee on Quality Assurance & Medical Devices in Plastic Surgery (EQUAM) | "Ytterligere medisinske studier har ikke vist noen sammenheng mellom silikongelfylte brystimplantater og tradisjonelle autoimmune eller bindevevssykdommer, kreft eller annen ondartet sykdom ... EQUAM fortsetter å tro at det ikke er vitenskapelige bevis for silikonallergi , silikonforgiftning, atypisk sykdom eller en 'ny silikonsykdom' eksisterer. " |
| 2001 | Storbritannia | UK Independent Review Group (UK-IRG) | "Det er ingen tegn på en sammenheng med en unormal immunrespons eller typiske eller atypiske bindevevssykdommer eller syndromer." |
| 2001 | forente stater | Domstoloppnevnt National Science Panel-gjennomgang | Panelet evaluerte etablerte og udifferensierte bindevevssykdommer (CTD), og konkluderte med at det ikke var noen årsakssammenheng mellom brystimplantater og disse CTD -ene. |
| 2003 | Spania | Assessment of Science and Technology Options (STOA) | STOA -rapporten til Europaparlamentets begjæringsutvalg rapporterte at det nåværende vitenskapelige beviset ikke viser noen solid årsakssammenheng som knytter SBI [silikonbrystimplantater] til alvorlige sykdommer, f.eks. Brystkreft , bindevevssykdommer. |
| 2009 | Den Europeiske Union | Internasjonalt utvalg for kvalitetssikring, medisinsk teknologi og enheter i plastikkirurgisk panel (IQUAM) | Konsensusuttalelsen fra Transatlantic Innovations-konferansen (april 2009) indikerte at ytterligere medisinske studier ikke viste noen sammenheng mellom silikongelfylte brystimplantater og karsinom, eller noen metabolsk, immun eller allergisk lidelse. |
Implantatbrudd
Fordi et brystimplantat er et medisinsk utstyr i klasse III med begrenset levetid, er de viktigste bruddfaktorene dets alder og design; Ikke desto mindre kan et brystimplantat beholde sin mekaniske integritet i flere tiår i en kvinnes kropp. Når et saltvannsbrystimplantat går i stykker, lekker og tømmes, tømmes det raskt og kan dermed lett eksplanteres (fjernes kirurgisk). I noen tilfeller kan brudd i saltvannsimplantat resultere i en infeksjon på grunn av bakterier eller mugg som hadde vært inne i implantatet, selv om dette er uvanlig. Oppfølgingsrapporten, Natrelle saltoppfylte brystimplantater: en prospektiv 10-årig studie (2009) indikerte brudddeflasjonshastigheter på 3–5 prosent ved 3-år etter implantasjon og 7–10 prosent brudddeflasjon priser ved 10 år etter implantasjon. I en studie av hans 4761 mammaplastikkpasienter med augmentering, rapporterte Eisenberg at overfylling av saltvannsbrystimplantater 10-13% reduserte brudddeflasjonshastigheten betydelig til 1,83% etter 8 år etter implantasjon.
Når et silikonbrystimplantat går i stykker, tømmes det vanligvis ikke, men fyllstoffgelen lekker ut fra det, noe som kan migrere til implantatlommen; derfor kan en intrakapsulær ruptur (lekkasje i kapsel) bli en ekstrakapsulær ruptur (lekkasje utenom kapselen), og hver hendelse løses ved eksplantering. Selv om den lekkede silikonfyllgelen kan migrere fra brystvevet til andre steder i kvinnens kropp, er de fleste kliniske komplikasjoner begrenset til bryst- og armhulen , vanligvis manifestert som granulomer (inflammatoriske knuter) og aksillær lymfadenopati (forstørrede lymfekjertler i armhulen område).
De mistenkte mekanismene for brystimplantatbrudd er:
- skade under implantasjon
- skade under (andre) kirurgiske inngrep
- kjemisk nedbrytning av brystimplantatskallet
- traumer ( sløvt traumer , penetrerende traumer , eksplosjonsskader )
- mekanisk trykk ved tradisjonell mammografisk brystundersøkelse
Brudd i silikonimplantat kan evalueres ved hjelp av magnetisk resonansavbildning; fra de langsiktige MR- dataene for brystimplantater med ett lumen, den europeiske litteraturen om andre generasjon silikongel-brystimplantater (design fra 1970-tallet), rapporterte om stille enhetsbruddshastigheter på 8–15 prosent ved 10-år etter implantasjon ( 15–30% av pasientene).
Studien Safety and Effectiveness of Mentor's MemoryGel Implants at 6 Years (2009), som var en grenstudie av amerikanske FDAs kjernekliniske studier for pasienter med primær brystforstørrelse , rapporterte lave enhetsbruddshastigheter på 1,1 prosent 6 år etter -implantasjon. Den første serien med MR- evalueringer av brystimplantatene av silikon med tykk fillergel rapporterte en enhetsbruddshastighet på 1 prosent, eller mindre, ved median 6-års alder. Statistisk sett er den manuelle undersøkelsen (palpasjon) av kvinnen utilstrekkelig for å nøyaktig vurdere om et brystimplantat har sprukket. Studien, The Diagnosis of Silicone Breast implant Rupture: Clinical Findings Compared with Findings at Magnetic Resonance Imaging (2005), rapporterte at hos asymptomatiske pasienter er bare 30 prosent av de ødelagte brystimplantatene palpert og påvist nøyaktig av en erfaren plastisk kirurg mens MR -undersøkelser nøyaktig oppdaget 86 prosent av brystimplantatbrudd. Derfor anbefalte den amerikanske FDA planlagte MR-undersøkelser, som screening for stille brudd, som begynner ved 3-års-merket etter implantasjon, og deretter hvert annet år, deretter. Utenom USA har ikke medisinske institusjoner fra andre nasjoner godkjent rutinemessig MR -screening, og i stedet foreslått at en slik radiologisk undersøkelse skal forbeholdes to formål: (i) for kvinnen med mistenkt brystimplantatbrudd; og (ii) for bekreftelse av mammografiske og ultralydstudier som indikerer tilstedeværelsen av et ødelagt brystimplantat.
Videre rapporterte The Effect of Study design biases on the Diagnostic Accuracy of Magnetic Resonance Imaging for Detecting Silicone Breast Implant Ruptures: a Meta-analysis (2011) at brystscreenings-MR fra asymptomatiske kvinner kan overvurdere forekomsten av brystimplantatbrudd. I tilfelle understreket US Food and Drug Administration at "brystimplantater ikke er livstidsapparater. Jo lenger en kvinne har silikongelfylte brystimplantater, desto mer sannsynlig er det at hun vil oppleve komplikasjoner. ”
Kapselkontraktur
Menneskekroppens immunrespons mot et kirurgisk installert fremmedlegeme - brystimplantat, pacemaker , ortopedisk protese - er for å innkapse det med arrvevskapsler av tettvevde kollagenfibre , for å opprettholde kroppens integritet ved å isolere fremmedlegemet, og tolererer så sin tilstedeværelse. Kapselkontraktur- som bør skilles fra normalt kapselvev-oppstår når kollagen-fiberkapsel tykner og komprimerer brystimplantatet; Det er en smertefull komplikasjon som kan forvride brystimplantatet eller brystet eller begge deler. Kapselkontraktur diagnostiseres gjennom en visuell og fysisk undersøkelse i henhold til nivået av økende alvorlighetsgrad basert på Baker Grade -skalaen: Baker Grade I, Baker Grade II, Baker Grade III og Baker Grade IV.
Årsaken til kapselkontrakt er ukjent, men de vanlige forekomstfaktorene inkluderer bakteriell forurensning, brudd i enhetsskall, fyllstofflekkasje og hematom . De kirurgiske implantasjonsprosedyrene som har redusert forekomsten av kapselkontraktur inkluderer submuskulær plassering, bruk av brystimplantater med en strukturert overflate (polyuretanbelagt); begrenset pre-operativ håndtering av implantatene, begrenset kontakt med brysthuden på implantatlommen før plassering av brystimplantatet, og vanning av mottakerstedet med trippel-antibiotiske løsninger.
Korrigering av kapselkontraktur kan kreve en åpen kapsulotomi (kirurgisk frigjøring) av kollagen-fiberkapsel, eller fjerning og eventuell erstatning av brystimplantatet. Videre, ved behandling av kapselkontraktur, var den lukkede kapsulotomien (forstyrrelse via ekstern manipulasjon) en vanlig manøver for behandling av harde kapsler, men nå er det en motløs teknikk fordi den kan briste brystimplantatet. Ikke-kirurgiske behandlinger for kollagenfiberkapsler inkluderer massasje, ekstern ultralydbehandling , leukotrienhemmere som zafirlukast (Accolate) eller montelukast (Singulair) og pulserende elektromagnetisk feltbehandling (PEMFT).
Reparasjon og revisjon av operasjoner
Når pasienten er misfornøyd med resultatet av augmenteringen mammoplastikk; eller når det oppstår tekniske eller medisinske komplikasjoner; eller på grunn av brystimplantatets begrensede levetid, er det sannsynlig at hun kan trenge å bytte ut brystimplantatene. Vanlige indikasjoner på revisjonskirurgi inkluderer større og mindre medisinske komplikasjoner, kapselkontraktur , skallbrudd og deflasjon av enheter. Revisjonshyppigheten var større for pasienter med brystrekonstruksjon, på grunn av endringene etter mastektomi i bløtvevet og brystets hudhylster og brystets anatomiske grenser, spesielt hos kvinner som fikk adjuvant ekstern strålebehandling . I tillegg til brystrekonstruksjon, gjennomgår brystkreftpasienter vanligvis revisjonskirurgi av brystvorten-areola-komplekset (NAC) og symmetriprosedyrer på det motsatte brystet, for å skape en byste av naturlig utseende, størrelse, form og følelse. Nøyaktig tilpasning av type og størrelse på brystimplantatene til pasientens pectorale bløtvevskarakteristika reduserer forekomsten av revisjonskirurgi. Passende vevstilpasning, implantatvalg og riktig implantasjonsteknikk, re-operasjonshastigheten var 3 prosent ved 7-årsmerket, sammenlignet med reoperasjonshastigheten på 20 prosent ved 3-årsmerket, som rapportert av den amerikanske Food and Drug Administration.
Systemisk sykdom
Siden begynnelsen av 1990 -tallet har en rekke uavhengige systemiske omfattende vurderinger undersøkt studier om sammenhenger mellom brystimplantater av silikongel og påstander om systemiske sykdommer. Konsensus i disse vurderingene (beskrevet nedenfor under overskriften Sikkerhet ved brystimplantater) er at det ikke har vært bevis for en årsakssammenheng mellom implantasjon av saltvann eller silikon brystimplantater og systemisk sykdom Etter å ha undersøkt dette problemet, har den amerikanske FDA blitt enig og siden bekreftet at "vekten av de epidemiologiske bevisene som er publisert i litteraturen, ikke støtter en sammenheng mellom fibromyalgi og brystimplantater." En omfattende systemisk gjennomgang av Lipworth (2011) konkluderer med at "alle påstander som gjenstår om en sammenheng mellom kosmetiske brystimplantater og CTD, ikke støttes av den vitenskapelige litteraturen".
Platinumtoksisitet
Platina er en katalysator som brukes til fremstilling av silikonimplantatpolymerskall og andre silikoninnretninger som brukes i medisin. Litteraturen indikerer at små mengder platina lekker ut (lekkasjer) fra disse implantatene og er tilstede i det omkringliggende vevet. FDA gjennomgikk tilgjengelige studier fra medisinsk litteratur om platina og brystimplantater i 2002 og konkluderte med at det var lite bevis som tyder på toksisitet fra platina hos implantatpasienter. FDA reviderte denne studien og tilleggslitteratur flere år senere, og bekreftet tidligere konklusjoner om at platinakatalysatorer som brukes i implantater sannsynligvis ikke er ioniserte og derfor ikke vil utgjøre en risiko for kvinner.
Anaplastisk storcellet lymfom
FDA har identifisert at brystimplantater kan være forbundet med en sjelden kreftform som kalles anaplastisk storcellet lymfom , antatt å være assosiert med kronisk bakteriell betennelse. Lignende ALCL -fenomener har blitt sett med andre typer medisinske implantater, inkludert vaskulære tilgangsporter, ortopediske hofteimplantater og kjeven (TMJ) implantater. I 2015 publiserte plastikkirurger en artikkel som gjennomgikk 37 artikler i litteraturen om 79 pasienter og samlet ytterligere 94 urapporterte tilfeller, noe som resulterte i 173 kvinner med brystimplantater som hadde utviklet ALCL av brystet. De konkluderte med at "Brystimplantatassosiert ALCL er en ny manifestasjon av sted- og materialspesifikt lymfom med opprinnelse på et spesifikt arrsted, som presenterer et bredt spekter av forskjellige egenskaper og antyder en multifaktoriell årsak." De uttalte at "Det var ingen preferanse for saltvann eller silikonfylling eller for kosmetiske eller rekonstruktive indikasjoner." Der hvor implantathistorien var kjent, hadde pasienten mottatt minst én enhet med teksturert overflate. I 2016 offisielt av Verdens helseorganisasjon (WHO) offisielt anerkjent BIA-ALCL.
Fra januar 2020 har FDA mottatt 733 globale rapporter om medisinsk utstyr (MDR) om BIA-ALCL, inkludert 36 dødsfall. Årsakssammenheng mellom brystimplantater og ALCL ble definitivt etablert i desember 2013, da forskere ved MD Anderson Cancer Center publiserte en studie av 60 kvinner med brystimplantater som ble diagnostisert med ALCL i brystet. Siden ALCL ble antatt å bli diagnostisert hos bare 1 kvinne i en halv million, var 60 kvinner et mye høyere tall enn man kunne forvente. Forskerne påpekte at BIA-ALCL kan være dødelig. Hvis kvinner med implantater har forsinket hevelse eller væskesamling, foreslås cytologiske studier og en test for markøren CD30 . The American Society of Plastic Surgery (ASPS) uttaler, "CD30 er den viktigste diagnostiske testen som må utføres på seromvæsken, da rutinemessig patologi eller H & E -farging ofte kan gå glipp av diagnosen." Diagnose og behandling av brystimplantatassosiert ALCL følger nå standardiserte retningslinjer etablert av National Comprehensive Cancer Network.
Den nåværende levetidsrisikoen for BIA-ALCL i USA er ukjent, men estimater har variert mellom én av 70 000 og én av 500 000 kvinner med brystimplantater, ifølge MD Anderson Cancer Center . Enkelte geografiske steder har vist varierende risiko. For eksempel, fra oktober 2020 rapporterte Therapeutic Goods Administration i Australia og New Zealand en "1: 3,345 risiko med Allergan Biocell og en 1: 86,029 risiko med Mentor Siltex.". Fra 2020 var 496 av de 733 globale MDRene for BIA-ALCL av teksturerte brystimplantater og 28 rapporter for BIAL-ALCL var av glatt overflateimplantater. De resterende 209 rapportene angav ikke om implantatene var strukturert eller glatte. Til dags dato (2017) har det ikke vært rapportert et tilfelle av BIAL der pasienten bare hadde implantasjon av brystimplantater med glatt skall eller en teksturert vevsekspander som ble byttet ut med et glatt implantat. Mangelen på tilfeller rapportert i asiatiske populasjoner har økt muligheten for at det kan være en rekke genetiske følsomheter for fenomenet; Alternativt kan det gjenspeile forskjeller i hvordan tilfeller identifiseres og rapporteres.
ASPS og Plastic Surgery Foundation (PSF) har inngått partnerskap med FDA for å studere denne tilstanden og ved å lage det pasientregisteret og utfallet for brystimplantater og anaplastisk storcellet lymfometiologi og epidemiologi (PROFIL). USAs FDA oppfordrer sterkt alle leger til å rapportere tilfeller til PROFIL i et forsøk på å bedre forstå rollen som brystimplantater i ALCL og håndteringen av denne sykdommen.
Kirurgiske prosedyrer
Innsnittstyper
Brystimplantatplasseringen utføres med fem typer kirurgiske snitt:
- Inframammary: et snitt gjort til den inframammary folden (naturlig brett under brystet), som gir maksimal tilgang for presis disseksjon av vev og plassering av brystimplantatene. Det er den foretrukne kirurgiske teknikken for å plassere silikon-gelimplantater, fordi det bedre avslører brystvev - pectoralis muskelgrensesnitt ; Imidlertid kan IMF -implantasjon gi tykkere, litt mer synlige kirurgiske arr .
- Periareolar: et grenselinje-snitt langs periferien til areola , som gir en optimal tilnærming når det er nødvendig med justeringer av IMF-posisjonen, eller når en mastopexy (brystløfting) er inkludert i den primære mammoplastikkprosedyren. Ved periareolar plassering er snittet rundt den mediale halvdelen (dårligere halvdel) av areolaens omkrets. Silikonegelimplantater kan være vanskelige å plassere via periareolar snitt på grunn av den korte fem centimeter lange (~ 5,0 cm) av den nødvendige tilgangssnittet. Estetisk, fordi arrene er ved areolaens grense (periferi), er de vanligvis mindre synlige enn IMF-snitt arrene til kvinner med lys-pigmenterte areolaer; sammenlignet med kutan-snitt arr, er det modifiserte epitelet til areolaene mindre utsatt for (hevede) hypertrofiske arr.
- Transaksillær: et snitt gjort til aksillen (armhulen), hvorfra disseksjonen tunnelerer medialt, for å plassere implantatene, enten rett ut eller med et endoskop (belyst videomikrokamera), uten å produsere synlige arr på brystet. Likevel er det mer sannsynlig å produsere dårligere asymmetri av implantat-enhetens posisjon. Derfor krever kirurgisk revisjon av transaksillære empliserte brystimplantater vanligvis enten et IMF -snitt eller et periareolar snitt.
- Transumbilical: en trans-navlestrengs brystforstørrelse ( TUBA ) er en mindre vanlig implantatteknisk plasseringsteknikk der snittet er ved navlen (og navlen ), og disseksjonstunnelene overlegent, opp mot bysten. TUBA -tilnærmingen gjør det mulig å plassere brystimplantatene uten å produsere synlige arr på brystet. men gjør passende disseksjon og enhetsplassering mer teknisk vanskelig. En TUBA-prosedyre utføres rett ut-uten endoskopets visuelle hjelp-og er ikke egnet for å plassere (ferdigfylte) silikongelimplantater, på grunn av det store potensialet for å skade elastomer silikonskall på brystimplantatet under manuell innsetting gjennom kort (~ 2,0 cm) snitt ved navlen, og fordi ferdigfylte silikongelimplantater er inkomprimerbare og ikke kan settes inn gjennom et så lite snitt.
- Transabdominal: som i TUBA -prosedyren, i transabdominoplastikkens brystforstørrelse (TABA), blir brystimplantatene tunnelert overlegen fra magesnittet til sløyfe dissekerte implantatlommer, mens pasienten samtidig gjennomgår en abdominoplastikk .
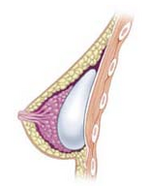
Plassering av implantatlomme
De fem kirurgiske tilnærmingene for å plassere et brystimplantat i implantatlommen er ofte beskrevet i anatomisk forhold til pectoralis major muskel .
- Subglandular: brystimplantatet er plassert i det retromammale rommet , mellom brystvevet (brystkjertelen) og pectoralis major muskel ( hovedmuskel i brystet), som mest tilnærmer planen til normalt brystvev, og gir de mest estetiske resultatene . Likevel, hos kvinner med tynt pectoralt bløtvev, er den subglandulære posisjonen mer sannsynlig å vise krusninger og rynker i det underliggende implantatet. Videre er forekomsten av kapselkontraktur litt større med subglandulær implantasjon.
- Subfascial: brystimplantatet er plassert under fascia av pectoralis major muskel ; den subfasiale posisjonen er en variant av den subglandulære stillingen for brystimplantatet. De tekniske fordelene med den subfasciale implantatlomme-teknikken diskuteres; foresatte kirurger rapporterer at laget av fascialvev gir større implantatdekning og opprettholder posisjonen bedre.
- Subpectoral (dual plane): brystimplantatet plasseres under pectoralis major muskel , etter at kirurgen frigjør de dårligere muskelfeste, med eller uten delvis disseksjon av subglandular planet. Følgelig er den øvre polen til implantatet delvis under pectoralis major muskel, mens den nedre polen til implantatet er i det subglandulære planet. Denne implantasjonsteknikken oppnår maksimal dekning av implantatets øvre pol, samtidig som den tillater utvidelse av implantatets nedre pol; Imidlertid "animasjonsdeformitet", bevegelsen av implantatene i det subpektorale planet kan være overdreven for noen pasienter.
- Submuskulær: brystimplantatet er plassert under pectoralis major muskel , uten å frigjøre den dårligere opprinnelsen til muskelen. Total muskeldekning av implantatet kan oppnås ved å frigjøre sidemuskulaturen i brystveggen - enten serratusmusklen eller pectoralis minor muskel , eller begge deler - og sy det eller dem til pectoralis major muskel. Ved brystrekonstruksjonskirurgi påvirker den submuskulære implantasjonstilnærmingen maksimal dekning av brystimplantatene. Denne teknikken brukes sjelden i kosmetisk kirurgi på grunn av høy risiko for animasjonsdeformiteter.
- Prepektoral eller subkutan: Ved en brystrekonstruksjon etter en hudbesparende eller hud- og brystvortbesparende mastektomi plasseres implantatet over pectoralis major- muskelen uten å dissekere det slik at implantatet fyller volumet av brystkjertelen som er fjernet direkte . For å unngå problemet med kapselkontraktur, er implantatet ofte dekket frontalt eller helt med et maske i biomateriale , enten biologisk eller syntetisk.
Etteroperasjon
De kirurgiske arrene ved en mammoplastikk for brystforstørrelse utvikler seg omtrent 6 uker etter operasjonen og forsvinner i løpet av måneder. Avhengig av de daglige fysiske aktivitetene som kreves av kvinnen, fortsetter brystforstørrelsespasienten vanligvis sitt normale liv 1 uke etter operasjonen. Dessuten har kvinner hvis brystimplantater ble plassert under brystmusklene (submuskulær plassering) vanligvis en lengre, litt mer smertefull rekonvalescens på grunn av helbredelsen av snittene til brystmusklene. Vanligvis trener eller utøver hun ikke anstrengende fysiske aktiviteter på omtrent 6 uker. Under den første postoperative restitusjonen oppfordres kvinnen til å regelmessig trene (bøye og bevege) armen for å lindre smerter og ubehag; Om nødvendig kan smertestillende medisineringskateter lindre smerter. Videre har betydelig forbedret pasientgjenoppretting resultert i raffinerte implantasjonsteknikker for brystapparater (submuskulær, subglandulær) som gjør at 95 prosent av kvinnene kan gjenoppta sitt normale liv 24 timer etter inngrepet, uten bandasjer, væskeavløp, smertepumper, katetre, medisinsk støtte brassier eller narkotiske smertestillende medisiner.
Typer

I dag er det tre typer brystimplantater som vanligvis brukes til mammaplastikk , brystrekonstruksjon og brystforstørrelsesprosedyrer :
- saltvannsimplantat fylt med steril saltoppløsning .
- silikonimplantat fylt med viskøs silikongel .
- strukturerte implantater ved bruk av nestede elastomersilikonskall og to saltvannsfylte lumen.
En fjerde type implantat, kompositt (eller alternativ-kompositt) implantater, har i stor grad blitt avviklet. Disse typene inneholdt fyllstoffer som soyaolje og polypropylenstreng. Andre utgåtte materialer inkluderer oksebrusk, Terylenull, malt gummi, silastisk gummi og teflon-silikonproteser.
Saltvannsimplantater
Det saltholdige bryst implantat fylt med saltoppløsning (biologisk-konsentrasjon salt vann 0,90% vekt / volum av NaCl , ca. 300 mOsm /L.)-was først produsert av selskapet Laboratoires Arion, i Frankrike, og ble innført for bruk som en protese medisinsk innretning i 1964. De moderne modellene av saltvann bryst implantat er produsert med tykkere, rom-temperatur vulkanisert (RTV) kall laget av en silikon- elastomer . Studien In vitro Deflasjon av ferdigfylte saltvannsbrystimplantater (2006) rapporterte at deflasjonshastigheten (fyllstofflekkasje) av det ferdigfylte saltvannbrystimplantatet gjorde det til en andrevalgsprotese for korrigerende brystkirurgi. Ikke desto mindre, på 1990-tallet, var saltvannsbrystimplantatet den vanligste protesen som ble brukt til brystforstørrelse i USA på grunn av den amerikanske FDAs begrensning mot implantasjon av silikonfylte brystimplantater utenfor kliniske studier. Saltvannsbrystimplantater har hatt liten popularitet i resten av verden og har ubetydelig markedsandel.
Det tekniske målet med saltvannsimplantatteknologi var en fysisk mindre invasiv kirurgisk teknikk for å plassere en tom brystimplantatanordning gjennom et mindre kirurgisk snitt. I kirurgisk praksis, etter å ha plassert de tomme brystimplantatene i implantatlommene, fylte plastikkirurgen deretter hver enhet med saltvannsløsning , og fordi de nødvendige innsettings-snittene er korte og små, blir de resulterende snitt arr mindre og kortere enn de kirurgiske arrene som er vanlige til de lange snittene som kreves for å sette inn ferdigfylte silikongelimplantater.
Sammenlignet med resultatene oppnådd med et brystimplantat av silikongel, kan saltvannsimplantatet gi akseptable resultater med økt bryststørrelse, jevnere halvkulekontur og realistisk tekstur; Likevel er det mer sannsynlig å forårsake kosmetiske problemer, for eksempel krusning og rynking av brysthylsteret, akselerert nedre brystpolestrekning og tekniske problemer, for eksempel at implantatet er synlig for øyet og berøring . Forekomsten av slike kosmetiske problemer er mer sannsynlig for en kvinne med svært lite brystvev , og for kvinnen som krever brystrekonstruksjon etter mastektomi ; således er silikon-gelimplantatet den teknisk overlegne protesen for brystforstørrelse og for brystrekonstruksjon . Når det gjelder kvinnen med mye brystvev, for hvem sub-muskulær plassering er den anbefalte kirurgiske tilnærmingen, kan saltvannsbrystimplantater gi et estetisk resultat omtrent som det som tilbys av silikonbrystimplantater, om enn med større implantat.
Implantater av silikongel
Som teknologi for medisinsk utstyr er det fem generasjoner silikonbrystimplantat, hver definert av vanlige modellproduksjonsteknikker.
Det moderne protetiske brystet ble oppfunnet i 1961 av de amerikanske plastikkirurgene Thomas Cronin og Frank Gerow, og produsert av Dow Corning Corporation ; med tiden ble den første augmenteringsmammoplastikken utført i 1962.
Første generasjon
Cronin-Gerow-implantatet, protese modell 1963, var en konvoluttsekk av silikongummi, formet som en dråpe, som var fylt med viskøs silikongel. For å redusere rotasjonen av det plasserte brystimplantatet på brystveggen, ble protesen av modell 1963 festet til implantatlommen med en festelapp, laget av Dacron-materiale ( polyetylentereftalat ), som var festet på baksiden av brystimplantatskallet .
Andre generasjon
På 1970 -tallet presenterte produsentene andre generasjon brystimplantatproteser som inneholdt funksjonell utvikling og estetiske forbedringer av teknologien:
- den første teknologiske utviklingen var et tynnere enhetsskall og en påfyllingsgel av silikon med lav kohesjon, noe som forbedret funksjonaliteten og verisimilituden (størrelse, utseende og tekstur) til brystimplantatet av silikongel. Likevel, i klinisk praksis, viste andre generasjons brystimplantater seg skjøre og led større tilfeller av skallbrudd og fyllstofflekkasje ("silikon-gel-blødning") gjennom det intakte enhetsskallet. Følgelig økte forekomsten av medisinske komplikasjoner (f.eks. Kapselkontraktur ) utløste et defekt produkt, gruppesøksmål fra den amerikanske regjeringen mot Dow Corning Corporation og andre produsenter av brystproteser.
- den andre teknologiske utviklingen var et polyuretanskumbelegg for skallet på brystimplantatet; belegget reduserte forekomsten av kapselkontraktur ved å forårsake en inflammatorisk reaksjon som hindret dannelsen av en kapsel av fibrøst kollagenvev rundt brystimplantatet. Til tross for det profylaktiske tiltaket ble den medisinske bruken av polyuretanbelagte brystimplantater kortvarig avbrutt på grunn av den potensielle helserisikoen ved 2,4-toluendiamin (TDA), et kreftfremkallende biprodukt av den kjemiske nedbrytningen av polyuretan skumbelegg av brystimplantatet.
- Etter å ha gjennomgått de medisinske dataene, konkluderte US Food and Drug Administration med at TDA-indusert brystkreft var en uendelig liten helserisiko for kvinner med brystimplantater, og rettferdiggjorde ikke lovlig at leger måtte forklare saken for pasientene. I tilfelle forblir polyuretanbelagte brystimplantater i plastikkirurgisk praksis i Europa og i Sør-Amerika; og ingen produsent har søkt FDA -godkjenning for medisinsk salg av slike brystimplantater i USA
- den tredje teknologiske utviklingen var brystimplantatet med dobbelt lumen, en protese med dobbelt hulrom som består av et brystimplantat av silikon som er inneholdt i et saltvannsbrystimplantat. Det todelte, tekniske målet var: (i) de kosmetiske fordelene med silikongel (det indre lumen) innesluttet i saltoppløsning (det ytre lumen); (ii) en brystimplantatanordning hvis volum er postoperativt justerbar. Den mer komplekse utformingen av brystimplantatet med dobbelt lumen fikk imidlertid en enhetsfeilfrekvens som var større enn brystimplantatene med ett lumen. De moderne versjonene av andre generasjons brystimplantatutstyr (presentert i 1984) er "Becker Expandable" -modellene av brystimplantat, som hovedsakelig brukes til brystrekonstruksjon .
Tredje og fjerde generasjon
På 1980-tallet var modellene av tredje og fjerde generasjon av brystimplantatutstyr sekvensielle fremskritt innen produksjonsteknologi, for eksempel elastomerbelagte skall som reduserte gelblødning (fyllstofflekkasje) og et tykkere fyllstoff (økt kohesjon) gel. Sosiologisk konstruerte og lagde produsentene av protetiske bryster deretter anatomiske modeller (naturlig bryst) og formede modeller (runde, koniske) som realistisk samsvarte med kvinnens bryst- og kroppstyper. De koniske modellene av brystimplantat har en jevnt strukturert overflate, noe som reduserer rotasjonen av protesen i implantatlommen; de runde modellene av brystimplantat er tilgjengelige i typer med glatt overflate og overflate.
Femte generasjon
Siden midten av 1990-tallet er femte generasjon silikongel-brystimplantat laget av en høystyrke, veldig sammenhengende silikongel som for det meste eliminerer forekomsten av fyllstofflekkasje (“silikon gel blødning”) og migrering av silikonfyllstoffet fra implantatlommen til andre steder i kvinnens kropp. Disse implantatene blir ofte referert til som "gummibjørnbrystimplantater" for sin faste, smidige konsistens, som ligner på gummy godteri. Studiene Erfaring med anatomisk myk kohesiv silikongelprotese ved kosmetisk og rekonstruktiv brystimplantatkirurgi (2004) og kohesiv silikongelbrystimplantat i estetisk og rekonstruktiv brystkirurgi (2005) rapporterte lave forekomster av kapselkontraktur og brudd på enhetsskall; og større grad av forbedret medisinsk sikkerhet og teknisk effekt enn for tidlig generasjon brystimplantat.
Amming
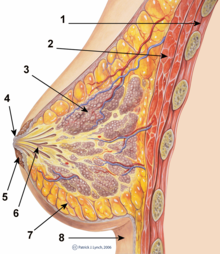
Tilstedeværelsen av brystimplantater gir foreløpig ingen kontraindikasjon for amming, og det er ingen bevis for at praksisen kan presentere helseproblemer for et ammende spedbarn, er anerkjent av USFDA.
Kvinner med brystimplantater kan ha funksjonelle ammingsvansker; mammoplastikkprosedyrer som har periareolare snitt, er spesielt sannsynlig å forårsake ammingsvansker. Kirurgi kan også skade lakterkanalene og nervene i brystvorten-areolaområdet.
Funksjonelle ammeproblemer oppstår hvis kirurgen kuttet melkekanalene eller de store nervene som innerverer brystet, eller hvis melkekjertlene på annen måte ble skadet. Melkekanal og nerveskade er mer vanlig hvis snittene kutter vev i nærheten av brystvorten. Melkekjertlene blir mest sannsynlig påvirket av subglandulære implantater (under kjertelen), og av store brystimplantater, som klemmer lakterkanalene og hindrer melkestrømmen. Små brystimplantater og submuskulær implantasjon forårsaker færre problemer med brystfunksjonen; Imidlertid er det umulig å forutsi om en kvinne som gjennomgår brystforstørrelse vil kunne lykkes med å amme siden noen kvinner er i stand til å amme etter periareolære snitt og subglandulær plassering, og noen er ikke i stand til etter forstørrelse ved bruk av submuskel og andre typer kirurgiske snitt.
Mammografi
Tilstedeværelsen av radiologisk ugjennomsiktige brystimplantater (enten saltvann eller silikon) kan forstyrre den radiografiske sensitiviteten til mammografen , det vil si at bildet ikke viser noen tumor (er) tilstede. I dette tilfellet er det nødvendig med et Eklund view mammogram for å fastslå enten tilstedeværelsen eller fraværet av en kreftsvulst, hvor brystimplantatet manuelt forskyves mot brystveggen og brystet trekkes fremover, slik at mammografen kan visualisere et større volum av indre vev; Likevel forblir omtrent en tredjedel av brystvevet utilstrekkelig visualisert, noe som resulterer i økt forekomst av mammografi med falskt negative resultater.
De brystkreft studiene kreft i bryst Augmented: diagnose og prognose (1993) og brystkreft etter styrking mammoplasty (2001) fra kvinner med brystkreft implantat proteser rapporterte ingen signifikante forskjeller i sykdomstrinnet på tidspunktet for diagnose av kreft; prognosene er like hos begge kvinnegruppene, med utvidede pasienter med lavere risiko for påfølgende tilbakefall eller død av kreft. Motsatt, bruk av implantater for brystrekonstruksjon etter brystkreft mastektomi ser ut til å ha noen negativ effekt på forekomsten av kreft-relaterte dødsfall. At pasienter med brystimplantater oftere blir diagnostisert med håndgripelige-men ikke større-svulster indikerer at svulster av like størrelse lettere kan palperes hos forstørrede pasienter, noe som kan kompensere for de nedsatte mammogrambildene. Den klare håndterbarheten til brystkreftsvulsten (e) skyldes at tynning av brystvev ved kompresjon, medfødt i mindre bryster a priori (fordi de har mindre vevsmengder), og at implantatet fungerer som en radio-ugjennomsiktig base mot hvilken en kreftsvulst kan differensieres.
Brystimplantatet har ingen klinisk betydning for lumpektomi brystbevarende kirurgi for kvinner som utviklet brystkreft etter implantasjonsprosedyren, og brystimplantatet forstyrrer heller ikke eksterne strålebehandlinger (XRT); Dessuten, etterbehandlingen forekomst av brystvevet fibrose er vanlig, og derved medfølger en øket hastighet av capsular kontraktur . Det er foreløpig bevis på at kvinner som har hatt brystforstørrelse, har dårligere brystkreftprognose. Bruken av implantater for brystrekonstruksjon etter brystkreft mastektomi ser ut til å ha noen negativ effekt på kreftrelaterte dødsfall.
Det har vært rapportert flere tilfeller av andre bivirkninger av mammografi av kvinner med brystimplantater; brudd som følge av trykk på brystimplantatet utgjør de fleste tilfellene. Kompresjon kan også føre til smerter eller forverre allerede eksisterende smerter i brystene.
Historie
1800 -tallet
Siden slutten av det nittende århundre har brystimplantater blitt brukt til å øke størrelsen (volumet) kirurgisk , endre formen (konturen) og forbedre følelsen (takt) av en kvinnes bryster. I 1895 foretok kirurg Vincenz Czerny den tidligste brystimplantatplasseringen da han brukte pasientens autologe fettvev , høstet fra et godartet lumbalt lipom , for å reparere asymmetrien i brystet som han hadde fjernet en svulst fra. I 1889 eksperimenterte kirurg Robert Gersuny med parafininjeksjoner , med katastrofale resultater som følge av at parafinen ble brutt opp i mindre kropper etter prosedyren.
Det 20. århundre
Fra den første halvdel av det tjuende århundre, leger brukes andre stoffer som bryst- implantat fillers- elfenben , glasskuler, malt gummi , okse brusk , Terylene ull , guttaperka , Dicora, polyetylen chips, Ivalon ( polyvinylalkohol formaldehyd-polymer svamp) , en polyetylenpose med Ivalon, polyeterskumsvamp (Etheron), polyetylenbånd (Polystan) strips som er viklet inn i en kule, polyester (polyuretanskum) Silastisk gummi og teflon-silikonproteser.
På midten av det tjuende århundre, Morton I. Berson, i 1945, og Jacques Maliniac, i 1950, utførte hver klaffebaserte brystforstørrelse ved å rotere pasientens brystveggvev inn i brystet for å øke volumet. I tillegg, gjennom hele 1950- og 1960-årene, plastiske kirurger anvendes syntetiske fyllstoffer-, inkludert silikoninjeksjoner som mottas av noen 50.000 kvinner, hvorfra utviklede silikon granulomer og bryst herdende som kreves for behandling av mastektomi . I 1961 utviklet de amerikanske plastikkirurgene Thomas Cronin og Frank Gerow, og Dow Corning Corporation , den første silikonbrystprotesen, fylt med silikongel; med tiden ble den første augmenteringsmammoplastikken utført i 1962 ved bruk av Cronin - Gerow Implant, protesemodell 1963. I 1964 utviklet og produserte det franske selskapet Laboratoires Arion saltvannbrystimplantatet, fylt med saltvannsløsning , og deretter introdusert for bruk som et medisinsk utstyr i 1964.
FDA -godkjenning
I 1988, tjuefem år etter introduksjonen av brystimplantater fylt med silikongel i 1962, undersøkte US Food and Drug Administration (FDA) brystimplantatfeil og de påfølgende komplikasjonene , og omklassifiserte brystimplantater som medisinsk utstyr i klasse III, og kreves av produsentene dokumentasjonsdata som underbygger sikkerheten og effekten av brystimplantatene. I 1992 plasserte FDA silikongel-brystimplantater i moratorium i USA, fordi det var "utilstrekkelig informasjon for å demonstrere at brystimplantater var trygge og effektive". Ikke desto mindre fortsatte medisinsk tilgang til silikongel-brystimplantatutstyr for kliniske studier av brystrekonstruksjon etter mastektomi , korrigering av medfødte misdannelser og utskifting av ødelagte silikongelimplantater. FDA krevde fra produsentene de kliniske prøvedataene, og tillot å levere brystimplantater til brystforstørrelsespasientene for de statistiske studiene som kreves av US Food and Drug Administration. I midten av 1992 godkjente FDA en tilleggsprotokoll for silikon-gelfylte implantater for brystrekonstruksjonspasienter og pasienter med revisjonskirurgi. Også i 1992 kunngjorde Dow Corning Corporation , en silikonprodukt og brystimplantatprodusent, at fem silikon av implantatklasse ble avviklet , men ville fortsette å produsere 45 andre silikonmaterialer av medisinsk kvalitet-tre år senere, i 1995, ville Dow Corning Corporation gikk konkurs da det sto overfor store gruppesøksmål som hevdet en rekke sykdommer.
- I 1997 utnevnte det amerikanske departementet for helse og menneskelige tjenester (HHS) Institute of Medicine (IOM) ved US National Academy of Sciences (NAS) for å undersøke den potensielle risikoen for operative og postoperative komplikasjoner fra plassering av silikonbryst implantater. IOMs gjennomgang av sikkerhet og effekt av silikongelfylte brystimplantater, rapporterte at "bevis tyder på sykdommer eller tilstander, slik som bindevevssykdommer , kreft , nevrologiske sykdommer eller andre systemiske klager eller tilstander ikke er mer vanlig hos kvinner med brystimplantater, enn hos kvinner uten implantater "påfølgende studier og systemisk gjennomgang fant ingen årsakssammenheng mellom brystimplantater av silikon og sykdom.
- I 1998 godkjente den amerikanske FDA tilleggsstudieprotokoller for silikon-gelfylte implantater bare for pasienter med brystrekonstruksjon og pasienter med revisjonskirurgi; og godkjente også Dow Corning Corporation's Investigational Device Exemption (IDE) -studie for silikongel-brystimplantater for et begrenset antall pasienter med brystforstørrelse, rekonstruksjon og revisjon.
- I 1999 publiserte Institute of Medicine undersøkelsen Safety of Silicone Breast Implant (1999) som ikke rapporterte bevis for at saltvannsfylte og silikongelfylte brystimplantater forårsaket systemiske helseproblemer; at bruken av dem ikke utgjorde noen ny helse- eller sikkerhetsrisiko; og at lokale komplikasjoner er "det primære sikkerhetsproblemet med brystimplantater av silikon", for å skille mellom rutinemessige og lokale medisinske komplikasjoner og systemiske helseproblemer. "
- I 2000 godkjente FDA et saltvannsbrystimplantat Premarket Approval Applications (PMA) som inneholder type og hastighetsdata for de lokale medisinske komplikasjonene som brystkirurgiske pasienter opplever. "Til tross for komplikasjoner som noen kvinner opplevde, rapporterte flertallet av kvinnene som fortsatt var i Inamed Corporation og Mentor Corporation -studiene, etter tre år, at de var fornøyd med implantatene sine." Forhåndsmarkedsgodkjenningene ble gitt for brystforstørrelse, for kvinner som er minst 18 år og for kvinner som trenger brystrekonstruksjon .
- I 2006, for Inamed Corporation og for Mentor Corporation, opphev US Food and Drug Administration sine restriksjoner mot bruk av silikongel-brystimplantater for brystrekonstruksjon og for augmentering mammoplastikk. Godkjenningen var imidlertid betinget av godkjenning av FDA-overvåking, gjennomføring av 10-årige studier av kvinnene som allerede hadde brystimplantatene, og en annen, 10-årig studie av sikkerheten til brystimplantatene ble fullført. hos 40 000 andre kvinner. FDA advarte offentligheten om at brystimplantater medfører medisinske farer, og anbefalte kvinner som gjennomgår brystforstørrelse med jevne mellomrom å gjennomgå MR -undersøkelser for å undersøke tegn på enten skallbrudd eller fylllekkasje, eller begge tilstander; og beordret at pasienter med brystkirurgi skal få detaljerte, informative brosjyrer som forklarer de medisinske risikoene ved bruk av silikongel-brystimplantater.
US Food and Drug Administration fastsatte aldersgruppene for kvinner som søker brystimplantater; for brystrekonstruksjon ble implantater med silikongel og saltvannsfylte implantater godkjent for kvinner i alle aldre; for brystforstørrelse ble saltvannsimplantater godkjent for kvinner 18 år og eldre; silikonimplantater ble godkjent for kvinner 22 år og eldre. Fordi hver brystimplantatutstyr medfører forskjellige medisinske risikoer, er minimumsalderen for pasienten for saltvannsbrystimplantater forskjellig fra pasientens minimumsalder for brystimplantater av silikon-på grunn av fylllekkasje og stille risiko for skallbrudd; Derfor er periodiske MR- undersøkelser den anbefalte postoperative oppfølgingsterapien for pasienten. I andre land, i Europa og Oseania, godkjenner ikke de nasjonale helsedepartementenes brystimplantatpolitikk periodisk MR-screening av asymptomatiske pasienter, men foreslår at palpasjon-med eller uten ultralyd -er tilstrekkelig postoperativ terapi for de fleste pasienter.